Epiduraalanesteesia
Epiduraalanesteesia määratlus
Epiduraalanesteesia (PDA) on üks piirkondlikest tuimestustest ja seda kasutatakse valu leevendamiseks teatud kehapiirkondades. Seda kasutatakse peamiselt siis, kui selles kehapiirkonnas tuleb läbi viia operatsioon. Lisaks saab valuvaigistamise tagamiseks esimestel päevadel pärast operatsiooni kasutada epiduraalanesteesiat.
Mõiste epiduraalanesteesia on pärit kreeka keelest. Sõnad "Peri" = "kõrval, ümber" ja "dura" = "kõva" tähistavad anatoomilist piirkonda, millel ravim peaks toimima: Selleks kasutatakse nõela või õhukest toru ruumis ümber raske Seljaaju nahk süstiti ümber.
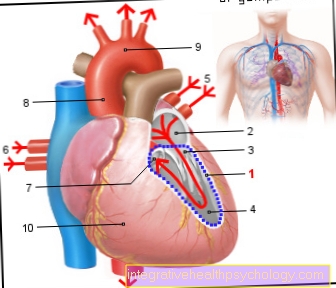
Seda ruumi nimetatakse epiduraalruumiks ja see asub selgroo vahetus läheduses.
Piirkond, kus valutunne välja lülitatakse, sõltub selja anatoomilisest punktsioonipunktist: Valutundlikkuse kaotamiseks ülakõhu piirkonnas süstimine (ülaosa) rindkere lülisamba tasandil ja jalgade tuimastamiseks süstimine selja piirkonda ( alumine) vajalik nimmelüli.
Kui valulik on epiduraalanesteesia?
Epiduraalse või epiduraalse anesteesia korral süstitakse kohaliku tuimestuse jaoks peene nõelaga. See on tavaliselt protseduuri kõige valusam osa. Lokaalanesteetikum jaotub torgatavas piirkonnas ja ka sügavamates kihtides.
Pärast lühikest kokkupuuteaega ja patsiendiga konsulteerimist toimub tegelik punktsioon opereeritava ala tuimaks. Selle punktsiooni abil peaks patsient tundma survetunnet ja mitte ainult valu.
Selgroo piirkonnas esinevate keeruliste anatoomiliste luu seisundite korral võib soovitud piirkonda jõudmiseks olla vajalik mitu katset. Kuid seda tehakse ainult piisava kohaliku anesteesia korral. Kui süstlanõel puudutab punktsiooni ajal kondiseid selgroolüli kehasid, võib tekkida lühike valu. Eesmärk on anesteetikumi toimetamine otse seljaaju närvijuurte ümbritsevasse piirkonda. Kuna neid saab ka nõelaga lühidalt puudutada, võib selle juure poolt pakutavas piirkonnas esineda elektritunnet või kipitustunnet.
Võimalikud on ka lühikesed lihaste tõmblused. See protseduur on anesteesias väga ohutu standardprotseduur. Sellegipoolest selgitab vastutav anestesioloog iga patsiendi protsessi ja võimalikke tüsistusi põhjalikult.
Rakendusalad
Herniated ketaste puhul kasutatakse võimaliku valu ravina epiduraalanesteesiat. Enne operatsiooni tuleks seda alati kaaluda!
Erinevalt valuvaigistavatest tablettidest toimib epiduraalanesteesia ainult lokaalselt kahjustatud närvijuurtele ega koorma kogu keha vereringet. Selle toimeaja jooksul võivad valu ja lihaste krambid vabaneda. Selle tagajärjeks on sageli herniated ketas!
Teatud tingimustes võib kaaluda isegi epiduraalanesteesia pikaajalist kasutamist. Selleks ühendab arst kateetri epiduraalruumis naha alla implanteeritud ravimipumbaga. Sel viisil saab manustada sihtotstarbelisi vajadustepõhiseid ravimiannuseid.
Epiduraalanesteesiat eelistatakse ka ortopeedias ja günekoloogias. Kuid uroloogilisi sekkumisi saab läbi viia ka epiduraalanesteesia (PDA) abil.
Epiduraalanesteesia võib olla kasulik alternatiiv, eriti raskelt haigete või vanade patsientide jaoks. Vastupidiselt tavapärasele üldanesteetikumile ei ole kogu vereringe stressis, vaid ainult soovitud närvijuured.
Tüüpilised anesteetikumi tüsistused, näiteks Hingamisteede seiskumine toimub oluliselt harvemini. Mõned patsiendid kardavad ka üldanesteesiat ja sellega seotud kontrolli kaotust.
PDA abil tehtavad sagedamini tehtavad toimingud on peamiselt:
- Kunstlike põlveliigeste kasutamine (=> põlveliigese proteesimine)
- Kunstlike puusaliigeste kasutamine (=> puusaliigese proteesimine)
- Operatsioonid kopsudes
- Operatsioonid kõhus, maksas, kõhunäärmes, söögitorus ja palju muud.
- Keisrilõige (Keisrilõige) ja loomulik sünd
Herniated-ketta epiduraalanesteesia
Põhimõtteliselt on epiduraalset või epiduraalset anesteesiat võimalik teostada isegi herniatud ketaste korral. Seda pakuvad eripraktikad (nt neurokirurgia spetsialistid) või haiglad, mõned ka ambulatoorselt.
Selle eesmärk on süstida valuvaigistavaid ravimeid ja võib-olla ka kortisooni otse piirkonda, kus kahjustatud roietevaheline ketas surub selgrookanalist väljuvatele närvidele. See leevendab valu ja kortisooni lisamisel pärsitakse ka põletikulist reaktsiooni.
Kuid see ei käsitle põhjust, nimelt kahjustatud roietevaheliste ketaste kokkusurumist (rõhku) närvidele. Lülisamba ketta korral peaksid patsiendid erinevate ravivõimaluste osas kindlasti nõu küsima oma perearstilt ja vajadusel ortopeedia, neurokirurgia või lülisamba kirurgia spetsialistilt.
Kas teil on herniated ketas? - Siis uuri selle kohta Lülisamba ketta tagajärjed
Epiduraalanesteesia keisrilõike jaoksKeisrilõike (keisrilõike) korral eelistatakse tavaliselt spinaalanesteesiat, kuna see võimaldab toime kiiremat algust.
Kuid epiduraalne või epiduraalne anesteesia on ka üks väljakujunenud standardprotseduure, mida sageli kasutatakse sünnitusabis. Epiduraalanesteesia on eelistatud, kui epiduraalselt paiknev kateeter (PDK) on juba sisestatud enne sünnitusabi valuravi või selle ajal. Seejärel saab aegsasti saavutada piisava annuse, nii et kavandatud keisrilõike jaoks saaks kasutada epiduraalanesteesiat.
Kas teil on plaanis teha keisrilõige? - Siis võiksid teile huvi pakkuda järgmised artiklid:
- Spinaalanesteesia keisrilõike ajal
- Soovi korral keisrilõige
- Valu pärast keisrilõike
hukkamine
Epiduraalanesteesia viiakse läbi steriilsetes tingimustes. See tähendab, et arst peab tegema a käte kirurgiline desinfitseerimine ja kõik materjalid, mis puutuvad kokku patsiendi kehaga (eriti nõelaga), peavad olema steriilsed - see on tagatud ilma patogeenide kogunemiseta. Lisaks on punktsioonikoha ümbrus maskeeritud steriilse lapiga, mis jätab punktsioonikohas augu vabaks.
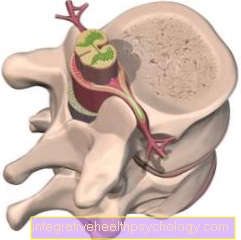
Epiduraalanesteesia alguses palpeerib arst istuva patsiendi tagaküljel kahte selgroo spinoosset protsessi - millisel selgroo kõrgusel see juhtub, sõltub sellest, millisel kõrgusel protseduur hiljem toimub. Näiteks operatsiooni korral ülakõhus palpeeritakse rindkere alaosa lülisamba protsessid. Pärast sel viisil leitud punktsioonikoha uuesti desinfitseerimist süstitakse kahe spinoosse protsessi vahele kõigepealt naha alla lokaalanesteetikum. Seejärel sisestatakse nn epiduraalruumi samas kohas nn Tuohy nõel läbi erinevate nahakihtide ja lülisamba ligamentoosse aparaadi osade - sellest ka nimetus epiduraalanesteesia.
Epiduraalruum on rasvkoest ja veresoontest rikas ruum, mis ümbritseb seljaaju ja selle kaitsvat katet, ajukelmeid. Õige läbitungimissügavuse kindlakstegemiseks paneb arst enne nõela sisestamist nõelale vedelikuga süstla ja surub süstla sisestamise ajal kerget survet. Niipea kui resistentsus märgatavalt väheneb, teab arst, et ta on torganud vajalikud naha- ja sidemekihid ning nõela ots on nüüd epiduraalruumis. Lokaalanesteetikum, näiteks Bupivakaiini võib süstida epiduraalruumi. See levib epiduraaliruumis üles ja allapoole ning arendab umbes 20-30 minuti pärast vastavates kehapiirkondades oma tuimestavat toimet.
Seejärel saab Tuohy nõela eemaldada ja punktsioonikoha varustada plaastritega, lõpetades sellega epiduraalanesteesia. Alternatiivina on olemas ka võimalus lükata nõela õõnsast sisemusest väike plasttoru epiduraalruumi.
See niinimetatud kateeter võib patsiendil püsida päevi ja pakub seega valu pikaajalist pärssimist epiduraalanesteesia abil. Kateetriga ühendatud pump tagab ravimite ühtlase tarnimise. Teatavatel asjaoludel võib patsienti juhendada isegi pumpa ise kasutama, et ta saaks manustatava ravimi annust varieerida sõltuvalt praegusest valu intensiivsusest, mis teenib eelkõige patsiendi liikuvuse varajast taastamist ja on seega vastu liigesejäikuse ja sarnaste komplikatsioonide tekkele. saab.
Epiduraalanesteesia viiakse tavaliselt läbi vahetult enne operatsiooni. See juhtub otseses seoses anesteesiameeskonna edasiste operatsioonide ettevalmistamisega, nt. EKG rakendamine ja hapniku taseme jälgimine veres.
Opioidid epiduraalanesteesias
Epiduraalset või epiduraalset anesteesiat ei tehta tavaliselt ühekordse protseduurina (ainult ühe süstina). Palju sagedamini asetatakse ja kinnitatakse pärast punktsiooni õhuke plastkateeter, mida saab kasutada ka ravimite manustamiseks pärast operatsiooni.
Sel viisil võib patsientidel olla võimalus saada nn patsiendi kontrollitud epiduraalanesteesia (PCEA). See on "valupump", milles täpsustatakse üksikannused, koguannus ja blokeerimise ajad. Patsient saab ennast vajadusel uuesti annustada.
Üldiselt lisatakse lokaalanesteetikumile (lokaalanesteetikumi) sageli opioide (tugevaid valuvaigisteid). See säästab lokaalanesteetikume. See tähendab, et liikumisvõimalusi on vähem või üldse mitte. Seega on patsiendil võimalik ohutult kõndida. Kuid kõik patsiendid, kellel on kinnitatud PDK (epiduraalkateeter) või kes on epiduraalanesteesia ajal ja pärast seda, peaksid üles tõusma alles pärast arsti ja / või õenduspersonali konsulteerimist.
Millal ei peaks epiduraalanesteesiat tegema?
Allpool olev loetelu sisaldab epiduraalanesteesia (PDA) kasutamise vastunäidustusi. Üksikjuhtudel on anestesioloogiga siiski alati vaja selgitada, mil määral on PDA tegemisega probleeme. PDA-d ei tohiks kasutada koos:
- Vere hüübimishäired
- Infektsioonid / nahahaigused süstepiirkonna piirkonnas
- Raske südame-veresoonkonna haigus
- Aneemia (nn hüpovoleemia)
- Koljusisese rõhu tõus
Loe teema kohta lähemalt: Xarelto®
Kas on olemas epiduraalanesteesia alternatiive?
Epiduraalanesteesia on programmi rakendamisel ja mõjul Spinaalne anesteesia tihedalt seotud. Kõigi sekkumiste korral, mis asuvad rinnakaare all, saab epiduraalanesteesia hõlpsalt asendada spinaalanesteesiaga. Ka koos Valuravi Spinaalanesteesiat kasutatakse operatsioonijärgsetel päevadel. Pideva ravimi manustamisel on aga tserebraalse vedelikukaotuse ja nakkuste oht suurem, mistõttu tuleks eelistada PDA-d (epiduraalanesteesia).
Kui puuduvad konkreetsed vastunäidustused, võib kõiki toiminguid, mida saab teha epiduraalanesteesias, teha ka üldanesteesia tegema.
Mis vahe on spinaalanesteesiast?
Mõlemad protseduurid kuuluvad seljaaju lähedal asuvate piirkondliku tuimestuse protseduuride hulka ja neid saab kasutada „ainult“ osalise anesteesiana või kombinatsioonis üldanesteesia / üldanesteesiaga.
Peamine erinevus epiduraalse või epiduraalse anesteesia (PDA) ja spinaalanesteesia vahel on punktsioonikoht (punktsioonikoht). Lülisamba anesteesia korral tuleb punktsioon teha kahe selgroolüli vahelise nimmepiirkonna alal. See on vajalik, kuna kompaktne seljaaju ulatub üleminekust esimese ja teise nimmelüli vahel. Et seda mitte kahjustada, tehakse süst kolmanda ja neljanda või neljanda ja viienda nimmelüli vahel.
Selles piirkonnas ei ole enam kompaktset seljaaju, ainult seljaaju närvide juured. Neid niiditaolisi struktuure pestakse nn tserebrospinaalvedelikuga (aju vesi / närvivesi). Sellesse piirkonda süstimisel (spinaalanesteesia) neid närvijuure ei vigastata, kuna nad liiguvad närvivees ega nõel vigasta, kuna need taanduvad punktsiooni ajal muutunud rõhutingimuste tõttu.
Epiduraalse või epiduraalse anesteesia korral lükatakse süstlanõel "ainult" ette lülisamba piirkonnas kõva ajukelme kahe lehe vahele. See tähendab, et anesteetikumi saab süstida otse tuimastatava ala tasemele. Epiduraalanesteesia korral, erinevalt spinaalanesteesiast, sisestatakse ja fikseeritakse sageli väike kateeter. Pärast operatsiooni võib anda ka valuvaigistavaid ravimeid.
sünd

Epiduraalanesteesia oluline rakendusala on sünd dar - nii loomulik sünd kui ka sünd Keisrilõige. Torkekoht valitakse nimmelülide alaosas, st umbes samal tasemel, kus saledad inimesed saavad tunda oma vaagna luude ülemist serva. Epiduraalanesteesiat rakendatakse alles siis, kui sünniprotsess on selgelt alanud.
Põhimõtteliselt on rasedatel soovitatav võimaluse korral sünnitada ilma epiduraalanesteesiata. Kui naine soovib sõnaselgelt epiduraalanesteesiat, viiakse see alati läbi. Lokaalanesteetikumi manustatakse tavaliselt nii, et saavutatakse märgatav, kuid mitte täielik valu vähendamine.Selle eeliseks on, et Töö ei ole täielikult halvatud, mis raskendaks ja pikendaks sünniprotsessi.
Epiduraalanesteesia eelisteks sünnituse ajal on lisaks efektiivsele valu pärssimisele ka asjaolu, et ema on keisrilõike ajal sündi tunnistajaks, erinevalt üldanesteesia. Epiduraalanesteesia on kasulik ka juhul, kui sünnitusprotsessis peaks olema vajalik keisrilõige või vaakumi või tihvtide kasutamine, kuna seda saab juba toimunud anesteesia tõttu alustada kohe.
Tüsistused
Vererõhu langus:
Epiduraalanesteesia võimalik komplikatsioon on vererõhu langus, kuna lokaalanesteetikum põhjustab veresoonte laienemist. See võib olla sees pearinglus ja väljendada ebamugavust.
Vererõhu langus toimub muu hulgas seetõttu, et tavaliselt mõistvalt Närvikiud vastutavad veresoonte ahenemise (vasokonstriktsiooni) eest. Epiduraalanesteesia ajal need närvikiud blokeeritakse.
Selle asemel on ülekaalus närvisüsteemi "vastane", nimelt Parasümpaatiline närvisüsteem. Selle tagajärjel laienevad veresooned (vasodilatatsioon) ja vererõhk langeb.
Kõrvaltoimena võib täheldada kahjustatud nahapiirkondade ülekuumenemist ja punetust. Vererõhu languse vältimiseks on võimalik korraldada vedelikuvarustus veeni kaudu.
Kuid sellist olukorda aitab tavaliselt tõhusalt vältida pidev vererõhu jälgimine ja vereringet toetava aine manustamine. Kui annus on liiga suur ja rasestumisvastane vahend on liiga tugev, võib osutuda vajalikuks, et arst annaks teile a sünnitust indutseerivad ained või - täieliku anesteesia korral tuleb kasutada imemiskella ja -nõelu.
Peavalu:
Teine epiduraalanesteesia komplikatsioon on peavalu. Peavalu pärast epiduraalanesteesiat tuleneb väikseimast soovimatust raskest vigastusest Seljaaju nahk (Ladina keeles: dura mater). Nii võib ka väikestes kogustes Aju vesi (Ladina keeles: Liquor cerebrospinalis) põgeneda ja tugev, nn "Punktsioonijärgne peavalu" põhjus. Eriti puudutab see noori. Tänapäeval saate selle kõrvaltoime riski vähendada spetsiaalsete õhukeste nõelte abil (atraumaatilised nõelad) minimeerida. Võimaluse korral tuleb pärast epiduraalanesteesiat säilitada range lamamistoolis lamavas asendis.
Piiratud liikuvus:
Lisaks tundlikele närvikiududele on osaliselt blokeeritud ka motoorsed närvikiud. Nimmepiirkonna epiduraalanesteesia korral saate seda teha Jala või vaagna lihased lühikeseks ajaks blokeeritud.
Kusepeetus:
Blokeerides Parasümpaatiline närvisüsteem, võib mõnel juhul täheldada uriinipeetust (uriinipeetus). Kannatanud ei suuda põiet lühiajaliselt tühjendada, hoolimata sellest, et nad on täis. Osaline, peab läbima a Kuseteede kateeter kergenduseks pannakse
Sügelus:
Paljud patsiendid kannatavad punktsioonikohas ebameeldiva sügeluse all, eriti kui lisaks lokaalanesteetikumile on manustatud ka opiaate.
Harvadel juhtudel võib epiduraalanesteesia põhjustada eluohtlikke tüsistusi.
Vaatamata tavaliselt ennetatavale veenisisese vedelikuvarustusele on vererõhu massiline langus võimalus. Halvimal juhul võib tekkida vereringe kokkuvarisemine südame seiskumisega. Eriti ohustatud on patsiendid, kellel on ahenenud koronaararterid (Äge koronaarsündroom) või muud südamehaigused.
Kui anesteetikumi juhuslikult süstitakse verre, Krambid või allergilisi reaktsioone.
Kui epiduraalanesteesia viiakse läbi õigesti, on seljaaju vigastuste oht praktiliselt välistatud! Kas see on Selgroog olenemata vigastatutest, on alati oht, et keegi neist saab Paraplegia.
Saksamaa kliinikud tagavad reeglina epiduraalanesteesia optimaalsed, steriilsed tingimused. Kui see pole nii, võivad bakterid ja viirused tungida läbi punktsioonikoha närvisüsteemi ja võivad olla eluohtlikud Meningiit (Ladina keeles: meningiit) päästik.
Väga harva saab anestesioloog ekslikult süstida anesteetikumi läbi seljaaju kõva naha seljaaju ruumi. Selline "täielik spinaalanesteesia" on eluohtlik seisund, mis koos Hingamisteede ja südame seiskumine käib käsikäes. Tuleb võtta viivitamatu hädaabi.
Olemasolevate vanemate mure, et epiduraalanesteesia ajal manustatud ravimid võivad lapsele kahjustada, pole seni selgelt kinnitust leidnud ega üheselt hajutatud. Mil määral satuvad epiduraalanesteesia ajal manustatud osad toimeained lapse vereringesse ja sellel on negatiivne mõju, näiteks Südamerütm võib põhjustada jääb ebaselgeks. Teisest küljest võib emakakaela pinget, mida vähendab epiduraalanesteesia, koos valu ja kontraktsioonide pärssimisega, pidada lapsele kasulikuks.
Soole motoorika
Termin soole motoorika viitab soolestiku liikumisvõimele. sümpaatiline närvisüsteem on pärssiv mõju, mistõttu soolemotoorika on vähenenud. See aga vastupidiselt julgustab parasümpaatiline närvisüsteem motoorikat.
Epiduraalanesteesia korral on sümpaatilised närvikiud peamiselt tuimus. See välistab pärssiva toime soolestikule - suureneb liikuvus.
Põhimõtteliselt töötab see alati suurenenud seedimine käsikäes. Seega saab epiduraalanesteesiat rakendada nt. Kroonilise kõhukinnisusega patsiendid, kes stimuleerivad seedimist. Ainuüksi epiduraalanesteesia ei ole siiski kroonilise kõhukinnisuse või soole halvatuse ravivõimalus (ladina keeles: ileus), selle asemel tuleks suurenenud soolemotoorikat käsitleda soovitatava kõrvaltoimena.
Punktimise hõlbustamiseks palutakse patsiendil seljaosa võimalikult palju istuvas asendis painutada; räägitakse sageli "Kassi küür". Teise võimalusena saab epiduraalanesteesiat rakendada ka külgmises asendis. Selle tagaküljel olevat desinfitseerimisvahendit peetakse sageli külmaks, kuid mitte ebamugavaks. Õige punktsioonikoha leidmiseks tunneb arst selja anatoomilisi struktuure, eriti selgroogu Lülisammas. Selleks, et punktsioonnõela sisestamine oleks võimalikult valutu, on vastav nahapiirkond Kohalik anesteesia uimastatud. Seejärel lükkab arst punktsiooninõela edasi niinimetatud epiduraalruumi. See on koht, kus ravim, nn. Lokaalanesteetikum (Narkootikumid), mis vabastab valu. Lisaks a tugev valuvaigisti (Opioid) süstitud.
Pärast nõela eemaldamist oleks epiduraalanesteesias lühiajaliselt valuvaba operatiivsed sekkumised tagatud. Üks räägib nn. "Üksikvõte". Reeglina on siiski soovitatav õhukese plasttoru (kateetri) ots sisestada epiduraalruumi. Lokaalanesteetikume ja opioide saab selle kateetri kaudu pidevalt pumba abil varustada. Eelis võrreldes Üksikvõte on see, et pidev manustamine tagab püsiva valuvabaduse ka operatsioonijärgsetel päevadel.
Tervishoiuteenuste kogu rajatis Epiduraalanesteesia (PDA) tavaliselt ei kesta rohkem kui kümme minutit. Reeglina ei tajuta seda eriti valusana.
Valu kõrvaldamise algus algab mõne minuti pärast.
Märkus: epiduraalanesteesia
Valu ja temperatuuri aisting on alati samal ajal. Arst palub patsiendil mitu korda näidata, kas ta suudab endiselt tajuda külmapihusti pudelit ja seega saab ta tagada, et valuaisting lülitatakse välja, ilma et peaksite valulikkust määrama. Esimene märk epiduraalanesteesia efektiivsusest on patsiendi jalgade soojenemine.
Ravimi edenedes kaob puutetundlikkus ja survetunne ning siis lõpuks lihased ebaõnnestuvad - PDA korral põlveoperatsiooni korral tähendaks see, et jalad pole enam aktiivselt liikuvad.
Kuigi koos üldanesteesia kui patsient ventileeritakse masinaga ja on teadvuseta, ei kahjusta neid kahte funktsiooni epiduraalanesteesia. PDA ja üldanesteesia kombinatsioon on siiski tavaline praktika (nn. "Kombineeritud anesteesia") ja, mis on last but not least, soosib seda enamasti patsient ise, kuna ta ei soovi operatsiooni ajal sündmusi teadlikult kogeda. Kombineeritud anesteesia eeliseks on see, et see on vereringesüsteemi koormus Anesteetikumid saab salvestada (vt Üldised anesteetilised kõrvaltoimed). See on eriti oluline patsientide puhul, kellel on juba olemas olnud kopsu- või südamehaigused (nt. südame isheemiatõbi, Südamepuudulikkus, Südameatakk, Südame arütmia, KOK, astma).
Mis juhtub pärast epiduraalanesteesia rakendamist?
Operatsioonijärgsetel päevadel kontrollib anestesioloog iga päev PDA süsteemi. Krohviga kaetud kateetri sisenemispunkti jälgitakse nakkuse tunnuseid ja pumpa võib uuesti täita ravimitega.
Info: periduuraalse kateetri reguleerimine
Igapäevase kontrolli eesmärk on valuvaigistava aine annustamine patsiendiga konsulteerides nii kõrgele, et valu oleks vaba, kuid annus nii madal, et lihaste töö (st aktiivne liikuvus) ei oleks piiratud. See on eriti oluline jalgade piirkonnas tehtud operatsiooni korral, et oleks võimalik tagada varajane mobilisatsioon.
See seos seletab millal tunne naaseb vastavasse kehapiirkonda: eesmärk on saavutada seisund kohe pärast operatsiooni, kus patsient tajub kehapiirkonda puudutades survetunnet, kuid mitte valu. Tehniliselt ja farmakoloogiliselt võib selle seisundini jõuda tavaliselt tunni jooksul - ei tohiks siiski varjata, et praktikas on sageli keeruline seda peenet piirjoont saavutada puutetundlikkuse ja valuvabaduse vahel.
Kõigist suur kasu Piirkondliku anesteesia protseduur (Epiduraalanesteesia, Spinaalne anesteesia) Lisaks optimaalsele valuravile on varase mobilisatsiooni eelised järgmised: Lühem haiglas viibimise aeg, väiksem verehüüvete tekke oht (tromboos, Kopsuemboolia) ja lamavad survehaavandid (Survehaavand) ja suurem patsiendi mugavus.
Pumbad võimaldavad patsiendil vastavalt oma vajadustele pidevalt manustada ravimeid (nn Baaskiirus) kateetri kaudu valuravimeid rakendada (nn Booluse manustamine). Booluse annuse suuruse ja aja, mis peab jääma kahe boolusannuse vahele, määrab arst eelnevalt seadme abil - see väldib patsiendi juhuslikku üledoseerimist.
Seda valuravi vormi saab kasutada ka siis, kui see pole operatsiooniga seotud. Siin asetatakse kateeter ka ülalkirjeldatud meetodil ja seda võib paigal hoida kuni mitu kuud. Kasutusalad on nt. sünnitusvalu pärssimine või südamevalu ravimineStenokardia).