Kortisooniravi liigesehaiguste korral
Sünonüümid
Kortisoonisüstal, kortikoidsed kristallsuspensioon, intraartikulaarne kortisooni süstimine, intraartikulaarse süstimise risk, beetametasoon, deksametasoon, triamtsinoloon
sissejuhatus
Glükokortikoidid, mida kõneldakse ka kortisoonina, on väga tõhusad ravimid igat tüüpi põletiku ja sellega seotud valu ravis. Põletikuliste liigesehaiguste korral süstitakse neid otse liigesesse nn kristall-suspensioonide kujul.

Kortisoonravi
Kortisooniravis liigeses, näiteks selliste degeneratiivsete haiguste korral nagu Põlveliigese osteoartriit, jõuab toimeaine kiiresti sinna, kuhu vaja, võitleb põletiku vastu ja muudab patsiendi kiiresti valuvabaks ja taas liikuvaks.
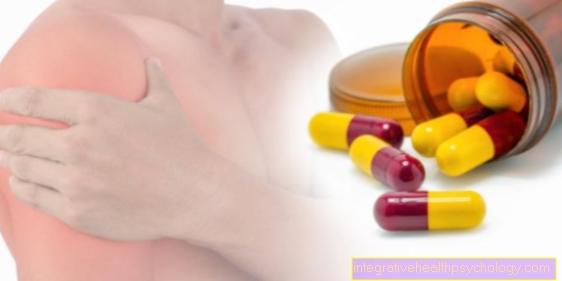
Kortisoonravi kõrvaltoimed
Põhimõtteliselt on iga kehavigastusega, isegi liigese süstimisega, bakteriaalne infektsioon (septiline artriit). Seetõttu viib arst protseduuri läbi ainult rangete hügieenimeetmete kohaselt. Õige läbiviimise korral on nakatumise oht väike.
Sõltuvalt sellest, kui hõlpsalt on ravitav piirkond süstlale ligipääsetav, ei saa välistada ümbritseva koe vigastusi. Samuti võivad vigastada veresooned, samuti närvid, kõõlused ja kõhrepinnad.
Samuti võib juhtuda, et süstal jätab oma eesmärgi ja süstitakse ümbritsevatesse piirkondadesse. Näiteks on kortisooni otse kõõluse või rasvkoesse süstimine kahjulik, kuna kahjustatud struktuurid võivad taanduda. Kõõluse koesse süstimisel on oht kõõluse rebenemiseks. Lisaks on mõeldav, et süstitud toimeaine jaotatakse liigest läbi punktsioonikanali ümbritsevasse koesse ja põhjustab seal soovimatuid kõrvaltoimeid. Seetõttu peaks liiges pärast protseduuri puhkama!
Mõnikord ilmnevad punktsioonikoha ümber nahamuutused.
Mõnikord ei piisa valu leevendamiseks ühest ravist. Kui süstite uuesti kortisooni, suureneb kõrvaltoimete oht. Seetõttu tuleks korduvat manustamist, eriti vanemate patsientide puhul, teha alles pärast kasu ja riskide põhjalikku kaalumist.
Võrreldes süsteemse raviga kortisooniga, on paikse ravi süstete vormis väiksem kõrvaltoimete oht.
Süsteemse ravi korral võetakse kortisooni tavaliselt tableti kujul või manustatakse intravenoosselt. Seejärel imendub kortisoon seedetrakti kaudu ja jõuab vere kaudu kõikidesse kehaosadesse. Seetõttu võivad kõrvaltoimed ilmneda üldistaval viisil, s.o kõikjal kehal.
Kui kortisooni süstitakse süstla abil konkreetsesse kehaossa, on annus tavaliselt väike ja selle jaotus ümbritsevasse koesse piiratud. See vähendab ka kõrvaltoimete tekke riski. Kui kortisoonisüste kasutatakse sageli suurtes annustes, võib see lõpptulemusena põhjustada süsteemseid toimeid.
Rasketel juhtudel võib süsteemne toime põhjustada keha ülespuhumist ja keharasva ümberjaotumist. Võib esineda ka täiskuu nägu ja õhuke nahk (tuntud ka kui Cushingi sündroom). Neid süsteemseid kõrvaltoimeid tuleb siiski karta ainult suurte ja sagedaste annuste kasutamisel.
Väiksemate annuste korral, nagu ka kohalike süstalde puhul, ilmnevad kerged süsteemsed kõrvaltoimed nagu Tekivad veresuhkru taseme tõus, soojustunne ja punetavad põsed.
Loe teema kohta lähemalt: Kitsendage kortisooni
Rakendusalad
Liigeseaparaadi põletikul (põlve-, puusa- jne) võivad olla mitmesugused põhjused. Need võivad olla põhjustatud ületäitumisest, ebaõigest treenimisest, vanusest tingitud kulumisest (degeneratsioon), autoimmuunhaigustest (keha hävitab omaenda kude) või bakteriaalsetest infektsioonidest.
Sõltuvalt haiguse tüübist püüab arst sümptomeid leevendada, leevendades ja leevendades liigese survet, füsioteraapiat, põletikuvastaste ravimite (nn mittesteroidsed põletikuvastased ravimid ehk lühiajaliselt NSAID-id) ja vajadusel valuvaigisteid.
Kortisooni süstide kasutamist tuleks kaaluda ainult siis, kui põhjuslik ravi ei vähenda märkimisväärselt põletikku ja valu. Kuid neid ei tohi manustada ägeda bakteriaalse põletiku raviks!
Oluline on teada, et kortisooni manustamine ei kõrvalda põhjust. Kuid selle tagajärjel tekkinud põletiku vastu võideldakse tõhusalt ja valu leevendatakse kiiresti. See annab haigele inimesele tagasi liikumisvabaduse ja elukvaliteedi. Kortisooni (kortisooni) võib süstida (süstida) kas otse sünoviaalvedelikku või kõõluste kinnituskohtadesse, kõõlusekestadesse, bursasse jne, sõltuvalt sellest, kus põletik on aktiivne. Kortisooni süstimist võib kaaluda järgmiste haiguste korral:
- kangekaelne põletikuline liigesehaigus, mille puhul põhjuslik ravi ei anna märkimisväärset leevendust
- mittenakkuslik liigesepõletik (reumatoidartriit)
- kulumisest põhjustatud liigesehaiguste põletikulised ägenemised (aktiveeritud põlveartroos, puusaliigese artroos), nt. B. vallandatud hõõrdunud kõhre poolt
- põletikulised seisundid kõõluste ja luude ristmikul (nt tennise küünarnukk, kanna kannus)
- Mittebakteriaalne tendiniit (tendovaginiit)
- Mittebakteriaalne bursiit (nt õlaliigese bursa: subakromaalne bursiit)
- Liigesekapsli põletik (sünoviit)
Kortisooni süst põlve
Enamikul juhtudest tehakse liigese sisse kortisooni süst põlve. Sel viisil ravitakse enamasti põlveliigese põletikulisi haigusi, mida teiste ravimeetoditega ravida ei saanud. Näiteks saab kortisooni abil ravida reumatoidartriiti, osteoartriiti, liigesekapsli põletikku või (mittebakteriaalset) bursa põletikku (bursiit).
Kortisoonravi liigeses ei ole ravi alguses tavaliselt arst esimene valik. Selle põhjuseks on see, et kortisooniravil (isegi paiksel kohaldamisel) võivad olla kõrvaltoimed.
Kui sellegipoolest otsustab arst kortisoonravi kasuks, desinfitseerib ta kõigepealt naha kahjustatud liigese kohal. See on väga oluline, et vältida naha mikroobe sattumist haava. Seejärel torgatakse nõel läbi desinfitseeritud naha ja kortisoon süstitakse kahjustatud piirkonda (nt liigesevahe või bursa).
Kui liigesesse on raske jõuda (näiteks puusaliiges), võib kasutada röntgeniaparaati või ultraheliaparaati. Neid kasutatakse nõela juhendist parema ülevaate saamiseks ja praktikule näitamiseks, kus nõel on liigeses.
Naha läbiva punktsiooniga kaasneb kerge terav valu, mis on võrreldav vaktsineerimisega. Süstimise ajal võite tunda survet põlveliiges. Pärast süstalt surutakse veritsemise peatamiseks punktsioonikohta steriilse tampooniga. Nüüd peaksid sümptomid mõne tunni möödudes taanduma.
Mõnikord võib valu esialgu süveneda esimese kahe päeva jooksul. Selle põhjuseks on see, et kortisooni kristalne struktuur võib kudet ärritada. Jahutus- või valuravimid võivad aidata nende sümptomitega võidelda.
Kortisooni süstimine õlaliigesesse
Õlaliiges võib samuti põletikuliseks muutuda ja seejärel valu tekkida ning liikuvust piirata. Selle põhjustajaks on sageli kroonilisest ärritusest põhjustatud kõõlusepõletik. Üks näide on impingment-sündroom. Kõõlused (eriti lihase supraspinatus) või liigesekapsli osad pigistatakse liigesruumi.
Neid põletikulisi pehmeid kudesid saab ravida kortisooniraviga. Ärritatud ja põletikulised kõõlused paranevad kortisooni kaudu. Oluline on aga õlg säästa, et tagada kahjustatud pehmete kudede struktuuride paranemine. Bursiiti või reumatoidartriiti saab ravida ka kortisooni süstidega.
Kortisoonil on õlaliiges põletikuvastane toime ja see tagab seega valu vähenemise ja suurema liikuvuse. Kortisooni süstimise protsess on tavaliselt sama, mis süstimisel teistesse liigestesse.
Kortisooni süstimise eelised liigeses

Ravi kortisooniga (kortisooniga) võib läbi viia tablettide kujul vereringe kaudu (süsteemne). Kuid eriti liigesehaiguste korral on kortisooni süstimine efektiivsem lahendus kohaliku põletiku vastu võitlemiseks.
Toimeaine süstitakse otse sinna, kus seda on vaja põletiku tõhusaks võitlemiseks. Nii et risk on peal kortisooni puhul tavalised kõrvaltoimed haigestuda, tunduvalt vähem kui tablettide võtmisel, kui toimeaine tuleb kõigepealt viia läbi kogu keha.
Süstimiseks kasutatakse nn kristallsuspensioone (“süstal”). Eriline on see, et toimeaine on alkoholilahuses pisikeste kristallide kujul (läbimõõduga <10 μm). Haigesse piirkonda süstituna lagunevad nad ainult aeglaselt ja toimivad seega pikema aja jooksul. See "depooefekt" tagab pikaajalise valuvabaduse. Sel viisil võimaldab kortisooni süstimine patsiendil taas valutult liikuda, suurendab nende liikuvust ja parandab elukvaliteeti. Siiski tuleb hoolitseda selle eest, et järsk valuvabadus ei tooks liigesesse liigset koormust. Põhihaigus võib korduda või süveneda.
Loe selle kohta lähemalt alt Kortisooni süstimine
Kui sageli tuleks avaldus esitada?
Paljude patsientide jaoks piisab sümptomite kõrvaldamiseks ühest rakendusest. Sõltuvalt valmistisest kestab põletikuvastane toime 3 nädalat. Kui põletik pole pärast seda täielikult taandunud, ei tohiks täiendavaid kortisooni infiltratsioone teha liiga lähestikku. Ühes liigeses tuleks kasutada kuni 4 rakendust aastas.
Millal ei tohiks kortisooni süsti kasutada?
Kui kahtlustatakse beakteriaalset infektsiooni, ei tohi kortisooni infiltratsiooni kunagi läbi viia!
Kui plaanite vaktsineerida või olete saanud vaktsineerimise, ei tohi teile 8 nädalat enne ega 2 nädalat pärast seda kortisooni infiltratsiooni teha.
Aktiivsed koostisosad
Kõige tavalisemad glükokortikoidid, mida kasutatakse liigesehaiguste kristallsuspensioonidena:
- B.etamethason
- Deksametasoon
- Triamtsinoloon
ja - Prednisoloon.
Nad erinevad oma tugevuse ja toime kestuse poolest. Prednisoloonil on lühim toimeaeg ja seetõttu ei eelistata seda enam. Toimeaine valik põhineb haiguse tõsidusel ja soovitud põletikuvastasel toimel.
Beetametasoon (sealhulgas Diprosone® Depot)
Betametasoon on kunstlikult toodetud glükokortikoid, millel on põletikuvastane toime 25 korda tugevam kui keha enda kortisoolil. Ülalnimetatud preparaat sisaldab kahel kujul betametasooni, millest üks on beetametasoondipropionaat ja teine betametasoondivesinikfosfaadina. Mõlemad lahustuvad erineva kiirusega. Viimane lahustub kiiremini ja jõustub mõne tunni pärast kuni 4 päeva jooksul. Betametasoon-diproprionaat lahustub palju aeglasemalt ja on seetõttu vastutav kuni 6-nädalase valmistise pikaajalise toime eest. Kasutatav annus sõltub liigese suurusest.
Deksametasoon (sealhulgas Lipotalon®, Supertendin®)
Deksametasoon on üks pikaajalistest glükokortikoididest. Seda toodetakse ka kunstlikult ja sellel on põletikuvastane toime 30 korda tugevam kui keha enda kortisoolil. See on muu hulgas müügil süstelahusena. deksametasoonatsetaadi ja deksametasoonpalmitaadina. Viimane on Lipotalon® - preparaadi aktiivne koostisosa, milles mikrokristalne toimeaine on pakitud rasvagloobulitesse.
Triamtsinoloon (sealhulgas Lederlon®, TriamHEXAL®, Volon® A)
Triamtsinolooni kasutatakse triamtsinoloonatsetaadi kujul, millel on põletikuvastane toime 5 korda tugevam kui keha enda kortisoolil. Selle toimeaeg pärast liigese süstimist on umbes 3 nädalat.