Spondülodistsiit
Spondülodistsiidi määratlus
Spondülodistsiit on selgroolüli keha (spondüliit) ja külgneva roietevahelise ketta (diskitis) kombineeritud bakteriaalne põletik.
Eristatakse spetsiifilist spondülodistsiiti ja mittespetsiifilist spondülodistsiiti.
- Spetsiifiline spondülodistsiit on põletik (nakkus) koos tuberklebakteriga. See on haigus, mis on muutunud haruldaseks (skeleti tuberkuloos). Haigusprotsess on enamasti salakaval ja vähem äge (äkiline) kui mittespetsiifilises vormis. Bakterid settivad vereringe kaudu (hematogeensed).
- Mittespetsiifiline spondülodistsiit on põletik, mida võivad põhjustada kõik mädapatogeenid. Kõige tavalisem patogeen on bakter Staphylococcus aureus. Märksa sagedasema esinemise tõttu keskendub järgmine artikkel mittespetsiifilise spondülodistsiidi esinemisele.

Ametisse nimetamine seljaarsti juurde

Ma annaksin teile hea meelega nõu!
Kes ma olen?
Minu nimi on Olen ortopeedia spetsialist ja asutaja.
Erinevad telesaated ja trükimeediad annavad minu tööst regulaarselt aru. HR-televisioonis näete mind iga 6 nädala tagant otse-eetris saates "Hallo Hessen".
Kuid nüüd on piisavalt näidatud ;-)
Lülisammast on raske ravida. Ühelt poolt on see avatud suurtele mehaanilistele koormustele, teiselt poolt on see suure liikuvusega.
Lülisamba ravi (nt herniated disc, tahke sündroom, forameni stenoos jne) nõuab seetõttu palju kogemusi.
Keskendun väga paljudele lülisambahaigustele.
Mis tahes ravi eesmärk on ravi ilma operatsioonita.
Milline teraapia pikaajaliselt parimaid tulemusi saavutab, saab kindlaks teha alles pärast kogu teabe uurimist (Uuring, röntgen, ultraheli, MRI jne.) hinnatakse.
Leiate mind siit:
- - teie ortopeediline kirurg
14
Otse online-kohtumiste korraldamise juurde
Kahjuks on praegu võimalik kohtumine kokku leppida vaid eraõiguslike tervisekindlustusandjate juures. Loodan teie mõistmisele!
Lisateavet minu kohta leiate
Spondülodistsiidi haiguse areng
Vereringest põhjustatud spondülodistsiidi korral algab põletik selgroolülide kehade lõppplaatidest. Sealt levib see lülivahekettani. Sellise leviku kiirus sõltub nakkuse eest vastutavate bakterite arvust ja üldisest immuunsussüsteemist (immuunsussüsteem) patsiendi. Ühise arteriaalse verevarustuse kohaselt mõjutavad põletikku samal ajal sagedamini kahte naabruses asuvat selgroolüli keha.
Kui põletik on raske, võib nakkus edasi levida. Kui seljaaju kanalini jõutakse (Epiduraalne mädanik) on need Selgroog ja kasvav infektsioon seab aju ka ohtu (meningiit, Encephalistis). Valdkonnas Lülisamba nimmeosa põletik võib levida mööda Psoas lihas (Puusaliigendid) jätkake reide (vajumise abstsess).
Spondülodistsiidi sümptomid
Spondülodistsiidi tunnuseid on sageli tagantjärele lihtne kinnitada, kuid esmakordsel ilmnemisel on need sageli väga täpsed ja ebamäärased. Tüüpiline on a tugev raskepärane valumis on märgatav täpselt põletikuliste selgroolülide kohal. Isegi kahjustatud piirkonna kergelt koputamine põhjustab tugevat valu. Pingevalu, kui ainult põletikust kõrgemat nahka puudutatakse, on harvem, kuid see võib ka nii olla. Valu on klassikaline tuim ja läbistav ja ka öösel väga tugev.
Lisaks sellele käivitatavale valule kurdavad paljud patsiendid Seljavalu üldiselt. Isegi minimaalsed liigutused - eriti ettepoole painutamine - on väga valusad. Samuti nn aksiaalsed koormused need, mis vallanduvad näiteks treppidest ronimisel, suurendavad sümptomeid. Selle tulemuseks on muster, mis on tüüpiline spondülodistsiidiga patsientidele jäik rüht.
Kui põletik mõjutab ka seljaaju või kui mõni haige haige selgroolüli keha nihkub sinna, võib see põhjustada neuroloogilised sümptomid kuidas Halvatus, Sensoorsed häired või Paresteesia tule. Lisaks sellele ilmnevad spondülodistsiidi kroonilistes haigustes väga üldised sümptomid. Haigestunud võivad kannatada palaviku, öise higistamise või kehakaalu languse all, ilma et suudaksid selle põhjust selgitada.
Kui haigus on lõpuks kaugele arenenud, on veel üks sümptom, mis on täiesti selge ja mis võimaldab siis isegi visuaalset diagnoosi: Tõsise spondülodistsiidi korral, mille selgroog on hävitatud suurel hulgal, tekib nn Gibbus jälgima; väga terava nurga all olev kübar, mis paneb patsiendi kõndima ja ettepoole kõverduma.
Spondülodistsiidi põhjus
Mittespetsiifilise selgroolüli keha ja kettapõletiku / spondülodistsiidi kõige levinumad põhjused on (1. + 2.) Bakterite asustamine selgroolüli kehas ja selgroolüli ketas vereringe kaudu veremürgituse osana (baktereemia, sepsis) ja (3.), mille põhjustas arst ise (jatrogeenne) Lülisambaoperatsiooni põletik.
- Mis tahes bakteriaalne põletik patsiendi kehas võib teoreetiliselt viia bakterite seemikuni. Levinumad põhjused on seedetrakti infektsioonid (bakteriaalne enteriit), Põienakkused (Vesikuliit, põiepõletik) ja kopsuinfektsioonid (kopsuinfektsioonid).
Spondülodistsiidi põhjustaja
Esiteks ja ennekõike mittespetsiifiline spondülodistsiit poolt Staphylococcus aureus bakter põhjustatud. Erutus võib levida kas sisemine (endogeenne) või välimine (eksogeenne) Tee.
Milles endogeenne viis saada baktereid nakkusest kehas, kaugemale Selgroolüli keha, vereringesse ja sealt edasi kahjustatud osadesse Lülisammas (hematogenous). Haigustekitajaid saab edastada nii venoosse ("südamesse viib") kui ka arteriaalse ("südamest eemale viiva") vereringe kaudu. Lisaks võib pärineda ka põletik nakatunud lümfivedelik käivitatakse (lümfogeenne).
Erutuse endogeenne levik ei ole haruldane nõrga immuunsussüsteemiga patsientidel immuunsussüsteemi näiteks Suhkurtõbi, kroonilisem Alkoholi ja narkootikumide kuritarvitamine, Kasvajahaigused või eelmine, krooniline põletik.
Seal on ka eksogeenne viis. Siin peitub Nakkuse fookus mõjutatud selgroolüli kehas või Intervertebral ketas lisandid või mittesteriilne töö operatsioonid selgroo lähedal või Süstid smugeldage patogeenid otse kehasse. Mõnel juhul (10–15%) on eksogeensed nakkused üks MRSA patogeen (Metitsilliiniresistentne Staphylococcus Aureus), mis oma tundmatuse tõttu (vastupanu) paljude poole Antibiootikumid, on muutunud paljudes haiglates suureks probleemiks.
Lisaks Stafülokokid Staphylococcus aureus (36%) gram-negatiivsed bakteridnagu selles Soolestik esinevad Escheria coli (23%) või Pseudomonas aeruginosa (5%) mittespetsiifiline spondülodistsiit. Lisaks 19% juhtudest Streptokokid, kuidas Streptococcus sanguis kontrollitav.
Seened ja parasiidid on patogeenina äärmiselt haruldane tuleb kindlaks määrata ja seetõttu ei nimetata seda!
Kliiniline pilt spetsiifiline spondülodistsiit on põhjustatud patogeenidest tuberkuloos, enamasti seda Mycobacterium tuberculosis, põhjustatud. Infektsioon toimub alati endogeense marsruudi kaudu. HIV-positiivne Tuberkuloosihaigetel on eriti suur risk spetsiifilise spondülodistsiidi tekkeks.
- Kohaliku nakkuseni viivad lahtised vigastused võivad põhjustada bakterite koloniseerimist.
- Seljaaju operatsioonide jaoks (Operatsioonid) bakterid võivad siseneda Intervertebral ketas või sisestage selgroo keha, nt. osana ketasoperatsioonist jäigastusoperatsioon (Seljaaju sulandumine), diskograafia ja palju muud Kuna sellist nakatumist ei saa kunagi täielikult välistada, isegi kui järgitakse kõiki hügieenieeskirju, antakse enne kavandatavat selgroo operatsiooni põhjalik selgitus operatsiooni nakatumise ohu kohta koos võimalike tagajärgede kirjeldustega, mis sellisest nakkusest võivad tuleneda. Õnneks on sellised nakkused haruldased.
alkoholism, Suhkurtõbi, Kasvajahaigused on patsiendi olulised kaasnevad haigused, mis põhjustavad a Spondülodistsiit saab soosida.
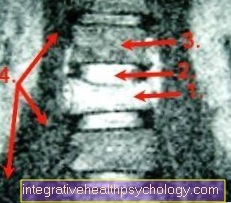
MRI selg
- Manustatud mäda saab ära tunda selgroolüli erksa välimuse järgi
- Discitis. Nakkus mõjutab ka külgnevaid selgroolülide kettaid.
- Tervisliku selgroolüli keha esitus
- Ileopsoas lihas; Vajumise abstsessi pole veel näha
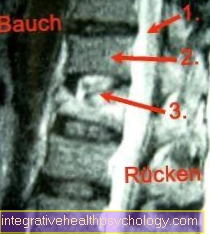
Lülisamba MRI küljel
- Lülisambakanal
- Terved selgroolülid
- Spondülodistsiit. Lülisamba keha kokkuvarisemist raske nakkuse korral on võimalik ära tunda
Spondülodistsiidi diagnoosimine

Olulised märgid a olemasolu kohta Spondülodistsiit Lisaks kirjeldatud kaebustele on haiguslugu (anamnees) toimetama.Eelkõige tuleks küsida, kas nakkused on hiljuti esinenud ka teistes keha organites ja kuidas neid on ravitud. Samuti on eriti huvitav, kas selgroo operatsioon tehti hiljuti või juba ammu.
Lülisamba piirkonnas esineva põletikulise protsessi standardiseeritud uurimine hõlmab vereanalüüsi koos põletiku väärtuste määramisega (vt eespool). Kas kaebused (Seljavalu ja võimalik palavik) vastavalt suurenenud põletikuliste väärtuste määramisele, siis on selgroolüli keha infektsiooni põhjendatud kahtlus.
Röntgenipilt kahtlane selgroog on ka üks esimesi diagnostikameetmeid Spondülodistsiit. Väga kaugelearenenud nakkusjuhtumite korral võivad selgroolülide kehade normaalses radiograafilises kujutises muutuda (varjutamine, kergendamine). Intervertebral ketaste kõrgus võib väheneda. Spondülodistsiidi väga kaugelearenenud juhtudel võib täheldada selgroolüli hävimist (osteolüüs) või selgroolüli põletikuga seotud kollapsit. Need on tõsise selgroolüli infektsiooni väga hilised nähud. Röntgen võib paljudel juhtudel olla täiesti normaalne.
Sellise selgroolüli keha hävimise ennetamiseks õigeaegsete terapeutiliste vastumeetmete abil on diagnoosi varajane kinnitamine ülioluline. Magnetresonantstomograafia (MRT, eriti nimmeosa NMR) tähistavad selgroolüli ja lülisamba lülisamba tüüpilisi muutusi moodustatud kujul mäda (Pus) võib tuvastada vedeliku kogunemisena. Samuti on võimalik hinnata nakkuse tugevust ja levikut. Seetõttu, kui on selgroolüli keha infektsiooni põhjendatud kahtlus, a MRT uuring vastava piirkonna (emakakaela lülisamba, rindkere lülisamba, nimmepiirkonna) osa tuleks läbi viia varases staadiumis.
Spondülodistsiidi ravi
Spondülodistsiidi eduka ravi võti on järjepidev Immobilisatsioon patsiendi selg. Nn ortotikad, mis pannakse nagu korsetti, fikseerivad selgroolüli kehasid ja lülivahekettaid. Selle alternatiiviks on pariisi krohv. Mõlema immobiliseerimisasendi korral lastakse patsiendil püsti tõusta ja liikuda nii palju kui võimalik. Kui selg pole nende abivahenditega täielikult immobiliseeritud, jääb vaid üks võimalus: absoluutne voodipuhkus. Seejärel ei lubata patsiendil vähemalt 6 nädalat püsti tõusta, et selja võimalikult püsivalt hoida.
Teraapia teine nurgakivi on kingitus Antibiootikumid, mis on asendamatu osa igast spondülodistsiidi ravist. Lisaks neile kahele meetmele a operatiivne teraapia tuleks kaaluda spondülodistsiiti. Teatud juhtudel, mida selgitatakse allpool üksikasjalikumalt, täiendab ja täiendab operatsioon valitud ravitee. Lisaks ei tohiks unustada, et see on efektiivne ja patsiendi jaoks rahuldav Valuravi. Eriti pikaajalise puhkeaja ja ravi ajal ei tohiks haigestunud inimene kunagi rohkem valu kui vaja.
Antibioos
Õige antibiootikumi valimine on patsiendi taastumisel ülioluline, kuna see on ainult üks suunatud teraapia on võimalik.
Seetõttu põhjustaja spetsiifilise spondülodistsiidi põhjustaja, samuti selle tundlikkus antibiootikumide suhtes ja võimalik resistentsus. Lihtsaim ja kiireim viis patogeenide tuvastamiseks on Verekultuuride loomine. A Mõjutatud koe eemaldamine (biopsia) või üks Proovide võtmine läbi väiksema operatsiooni anesteesia on muud võimalused. Verekultuuridega võrreldes saab patogeenid nende meetoditega elimineerida täpsem ja turvalisem määrama. Need maksavad aga palju rohkem aega ja vaeva.
Loe selle teema kohta lähemalt siit: biopsia
Siiski on olemas vaja kiiret tegutsemist ja patsiendi seisund ei võimalda enam patogeeni tuvastada intravenoossed antibiootikumid manustatakse, mis toimib laialdaselt spondülodistsiidi kõige levinumate põhjuste vastu: Staphylococcus aureus ja Escheria coli.
Kui patogeen on nüüd kindlaks tehtud, siis an suunatud antibiootikumravi infusiooni teel (, Tilguti). Esimene valik on tavaliselt üks Kombineeritud ravi, st erinevate antibiootikumide samaaegne manustamine. Olge ühendatud Klindamütsiin (1800 mg päevas) pluss Tseftriaksoon (2 g päevas), mis teise võimalusena Tsiprofloksatsiin (800 g päevas) saab asendada.
Ravimi manustades veeni (intravenoosne) saab a suurem tõhusus saavutatud, kuna antibiootikum seda ei tee Seedetrakti peab toimuma ja metaboliseerub seal. Lisaks saab mõnda antibiootikumi kasutada ainult otse veri kaasata.
Spondülodistsiidi kulg ja põhjustajad varieeruvad märkimisväärselt, nii et see on endiselt alles puuduvad järjepidevad juhised kestuse kohta teraapia annab. Reeglina manustatakse antibiootikume intravenoosselt ja perioodi jooksul umbes 2–4 nädalat. Kui patsiendi üldine seisund ja vereväärtused (põletikunäitajad) paranevad, a suukaudne teraapia tablettide või kapslite kujul vahetada. Sõltuvalt spondülodistsiidi kulust peavad need olema kuni 3 kuud võetakse. Kõrge riskiga patsientide puhul võib ravi kestust isegi pikendada.
Pikaajaline antibioos pane kehale lisakoormus. Võib esineda arvukalt kõrvaltoimeid. Tihti kannatavad neeru ja maks ravimite pideva manustamise all. Seetõttu on pikaajalise antibiootikumravi korral oluline Kontrollitud maksa ja neerude väärtusi saada.
Operatsioon spondülodistsiidi korral
Spondülodistsiidi kirurgiline ravivõimalus on Põletikulise ala avamine olemasolevate kahjustuste kontrollimiseks ja hindamiseks kirurgi poolt. Niinimetatud ventraalne juurdepääs valitud, nii et kõhu alt tulevate selgroolülide kehade kokkupuude. Selle operatsiooni ajal asub patsient selili. Alguses võtab kirurg põletikulise piirkonna proove, mida seejärel uuritakse patogeeni tüübi ja erinevate antibiootikumide efektiivsuse osas.
Sellest järeldub põletiku kirurgiline puhastamine, see tähendab nakatunud koe ja nekrootiliste osade helde eemaldamine. Pärast seda nagu Arutelu Selles etapis loputatakse haava põhjalikult ja töödeldakse sageli otse antibiootikumiga.
Seejärel järgneb see tööetapp - niipea kui kirurg on kindel, et põletikuolukord on paranenud - nn Lülisamba fusioon, nii üks Mitme selgroolüli keha blokeerimine, peal. Selle eesmärk on lülisamba stabiliseerimine ja jäigastumine ning tavaliselt kasutatakse seda metallkruvide ja -varraste süsteemi abil. Harvem võetakse patsiendilt terved luud mujale ja viiakse stabiliseerimiseks. Operatsiooni üksikud üksikasjad ja kasutatud tehnika erinesid haiglast ja kirurgist olenevalt siiski märkimisväärselt. Sellise sekkumise kavandamisel teatab arst patsiendile täpsemad üksikasjad. Näiteks ravivad mõned arstid kõike otse ühe operatsiooni käigus, teised aga nn kaheastmeline protseduur ja tehke teine operatsioon pärast (väikest) esimest operatsiooni ja sobivat pausi. Mõjutatud isikutele on selle protseduuri eeliseks see, et nad peavad läbima ainult väiksemad, lühemad sekkumised ja saavad kahe operatsiooni vahel taastuda. Teisest küljest tähendab kaheastmeline protseduur alati teist operatsiooni teise anesteetikumi abil ja kõiki sekkumisega kaasnevaid riske. Seetõttu tuleb ühe- või kaheastmelise menetluse kohta käivat otsust hoolikalt kaaluda ja hoolikalt kaaluda.
Loe teema kohta lähemalt: Lülisamba fusioon
Pärast operatsiooni põhjustab stabiliseerumine täieliku Liikuvuse eemaldamine fikseeritud segmendisÜhelt poolt kaitseb see lülisamba hilisemate luumurdude eest ja teisalt viib spondülodistsiidi kiirema ja usaldusväärsema paranemiseni. Operatsioonil osalenud patsientidel lubatakse suhteliselt kiiresti liikuda normaalsel määral, kusjuures operatsiooni põhjustatud liikumisvõime kaotus on enamikul juhtudel hästi talutav ega kujuta endast liiga suurt piirangut.
Spondülodistsiidiga patsiendi operatsiooni põhjused on esinemine neuroloogilised ebaõnnestumised (näiteks halvatus, halvatus või sensoorsed häired), Mittekirurgilise ravi ebaõnnestumine või üks ulatuslik luude hävitaminemis viib juba selgelt eristuva kühmuni. Isegi patsiente, kelle valu ei saa leevendada isegi optimaalse ravi korral, tuleb ravida kirurgiliselt. Teisest küljest ei tohiks operatsiooni teha väga vanadele, nõrkadele või väga nõrkadele patsientidele. Kuna iga sekkumine on seotud riskidega, tuleks neid patsiendirühmi pigem ravida ilma operatsioonita.
Spondülodistsiidi operatsiooni suurim oht on kirurgi põhjustatud paraplegia. Kuid see komplikatsioon on väga haruldane, eriti ülaltoodud ventraalse juurdepääsu korral.
Ravi kestus
Esimesest sümptomist kuni arsti lõpliku diagnoosimiseni kulub keskmiselt 2 kuud kuni pool aastat. Kui õige diagnoos on leitud, sulgevad nad Immobilisatsioon ja antibiootikumravi mitu nädalat peal. Antibiootikum manustatakse tavaliselt otse veeni 2–4 nädala jooksul (intravenoosne ravi). Ravi edukuse märk on veres põletiku väärtuste langus, mida tuleb regulaarselt kontrollida. Pärast põletiku väärtuste normaliseerumist võib antibiootikumi vahetada intravenoosse suukaudse manustamise vastu - tavaliselt tableti kujul. Seejärel tuleb neid tablette vähemalt ühe korra uuesti kasutada 4-6 nädalat võetakse. Rasketel juhtudel võib osutuda vajalikuks kuni 3 kuud. Seetõttu ulatub kogu ravi ja kontroll-uuring üksiku patsiendi jaoks sageli üle aasta, kuni saab rääkida lõplikust ravimisest.
Spondülodistsiidi prognoos

Spondülodistsiidi paranemise prognoos sõltub mitmesugustest teguritest ja seetõttu ei saa seda üldiselt kirjeldada. Järgmised on olulised:
- Nakkuse ulatus diagnoosimisel
- Bakteriliigid
- Konservatiivne / operatiivne teraapia
- Patsiendi üldine füüsiline seisund / varasemad haigused
Vaatamata optimaalsele ägedale teraapiale ei saa täielikult välistada, et nakkus ei pruugi aastate pärast uuesti puhkeda.
Laste spondülodistsiidi prognoos on soodne. Operatsioonid pole peaaegu kunagi vajalikud.
Laste jaoks on reetlikud spondülodistsiidi varjatud sümptomid, näiteks ebatavaline selja- või kõhuvalu ning ebanormaalne kõnnak, mis viivitavad õige diagnoosi saamist.














.jpg)