Kõhunääre
Sünonüümid
Meditsiiniline: kõhunääre
Inglise: kõhunääre
anatoomia
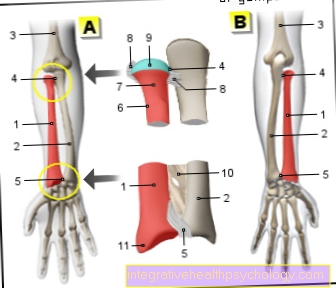
Kõhunääre on umbes 80 g pikkune ja 14–18 cm pikkune nääre, mis asub ülakõhus peensoole ja põrna vahel. See ei asu tegelikult kõhuõõnes, vaid lülisamba ees väga kaugel. Seetõttu pole see nagu paljude teiste seedetrakti organite puhul, millega kõhuõõnde (kõhukelme) vooderdav nahk on kaetud.
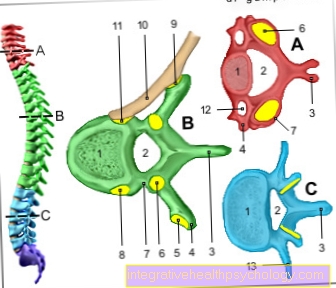
Oma välimuse tõttu jaguneb kogu nääre pea (caput), keha (corpus) ja saba (cauda).
Pankrease illustratsioon
- Keha
Kõhunääre -
Corpus pancreatis - Saba
Kõhunääre -
Cauda pancreatisauda - Kõhunäärme kanal
(Põhiline täitmiskursus) -
Kõhunäärme kanal - Kaksteistsõrmiksoole alumine osa -
Kaksteistsõrmiksool, halvem pars - Kõhunäärme pea -
Caput pankreatiit - Lisaks
Kõhunäärme kanal -
Kõhunäärme kanal
accessorius - Peamine sapijuha -
Harilik sapijuha - Sapipõis - Vesica biliaris
- Parempoolne neer - Ren dexter
- Maks - Hepar
- Magu - Külaline
- Diafragma - Diafragma
- Põrn - Valamu
- Jejunum - Jejunum
- Peensoolde -
Soole joon - Käärsool, tõusev osa -
Tõusev käärsool - Perikard - Perikard
Kõigi Dr-Gumperti piltide ülevaate leiate aadressilt: meditsiinilised illustratsioonid
Kõhunäärme asukoht
Kõhunääre (kõhunääre) asub üle ülakõhu.
Embrüonaalse arengu ajal katab see kõhukelme täielikult (intraperitoneaalne asukoht), kuid muudab oma positsiooni noorukieas ja saab pärast sündi kõhukelme taha viia (kõhukelme) Leia (sekundaarne retroperitoneaalne asukoht).
Kõhunääre on seetõttu nn Retroperitoneaalne ruum ja asub paremal küljel maksa, vasakul põrna ja ettepoole (lat. Ventral) piiratud maoga. Lisaks on lähedased suhted aordi, madalama veeni cava ja kaksteistsõrmiksoolega (Kaksteistsõrmiksool).
Kaksteistsõrmiksoole C-kujuline silmus raamib kõhunäärme pead (Caput pankreatiit).
Nääre ülejäänud lõikudel on ka tihedad anatoomilised suhted kõhu spetsiifiliste struktuuridega.
Kõhunäärme suur keha jookseb läbi (Korpus) ülakõhus ja ületab selgroo teise nimmelüli piirkonnas.
Kõhunäärme saba ulatub vasaku ülakõhuni nii kaugele, et see külgneb vasaku neeru ja põrnaga.
Kõhunäärme väike eend (untsinaatprotsess) leitakse pea ja keha vahel ning on positsioonilises seoses kõige olulisemate sooletrakti varustavate anumatega (arteria ja vena mesenterica superior).
Kõhunäärme funktsioon
Kõhunäärme peamine töö on seedeensüümide ja seedehormoonide tootmine.
Siit leiate kõik teemakohased: Kõhunäärme ensüümid
Kõhunäärme hormoonid eralduvad otse verre (nn endokriinsekretsioon).
Ensüümid on valgud, mis suudavad aktiivselt toitu lagundada ja valmistada seda ette toidu sissevõtmiseks soole limaskesta kaudu.
Loe teema kohta lähemalt:
- Kõhunäärme funktsioon
- Maksa funktsioonid
- Kõhunäärme funktsioonid
Ensüümid jõuavad oma toimekohta peensooles spetsiaalse väljundkanali kaudu, mis kulgeb piki kogu nääre, pankrease kanalit (lat. Ductus pancreaticus). Kuna moodustunud ensüüme kasutatakse toidukomponentide lagundamiseks, on need väga agressiivsed ained. Seetõttu on kõhunäärmel tõhusad kaitsemehhanismid iseseedimise vastu: inaktiivsete eellaste kujul moodustuvad valke lõhestavad ensüümid (peptidaasid) nagu trüpsiin ja kümotrüpsiin. Konversioon "bioloogiliselt aktiivseteks käärideks" toimub peensooles (enterokinaasiks nimetatud ensüümi abil, mis lõikab ära trüpsiini prekursori trüpsinogeeni väikesed killud, nii et toodetakse funktsionaalset trüpsiini. See on ka muude hormoonide aktivaator. Kõhunääre toodab ka tärklist lõhestavaid ensüüme. (Amülaasid), rasva lõhestavad ensüümid (lipaasid) ja nukleiinhappeid lõhestavad ensüümid (ribonukleinaasid; neid kasutatakse raku tuuma komponentide seedimiseks).
Kuid kõik nimetatud ensüümid toimivad optimaalselt ainult siis, kui happe sisaldus nende keskkonnas pole liiga kõrge (= pH 8). Kuna toit tuleb maost, mis on eelnevalt vesinikkloriidhappega seeditud, tuleb maohape eelnevalt neutraliseerida (neutraliseerida). Selleks lastakse ensüümid peensooles välja 1-2 liitri vesilahuse, vesinikkarbonaadirikka (= neutraliseeriva) vedeliku, kõhunäärme abil.
Selle nn eksokriinse funktsiooni eest vastutab suurem osa kõhunäärmest. Eksokriinne funktsioon on seedetrakti ensüümide tootmine.
Pankrease kogu kude on - nagu paljudel teistel näärmetel, nt. kilpnääre - jagatud tükkideks, mis on üksteisest eraldatud sidekoega. Veresooned, närvid ja lümfisooned, mis varustavad kõhunääre verega, asuvad sidekoe arterites.
Ensüümi tootmise eest vastutavad spetsiaalsed rakud, näärmekujulised otsatükid (acini). Need vabastavad ensüümid pankrease sisenevatesse kanalitesse, mis viivad lõpuks suure, ühise kanalini - ductus pancreaticus'eni (vt eespool).
Nende paljude väikeste väljalaskeavade eriline on see, et neil on ka teine funktsioon: Nad vastutavad maohappe neutraliseerimise eest kõhunäärme moodustamisega.
Seevastu hormoone tootv (endokriinne) kõhunäärme osa on vaid väike. Seda nimetatakse ka saareorganiks: nende rakkude paigutus rühmadesse, mis on hajutatud kogu näärmes, meenutab mikroskoobi all asuvaid saari. Kõige tavalisemad on umbes miljon saart tagumises osas (nn saba). Kõige olulisem (ja üle 80% osakaaluga ka kõige enam moodustunud) hormoon on insuliin. Selle ülesandeks on võimaldada keharakkudel imenduda suhkrut (glükoos; süsivesikuterikka toidu lagunemissaadus) ja sel viisil alandada veresuhkru taset. Selle hormooni puudumise või puudulikkuse korral põhjustab see suhkruhaigust: veri muutub kasutamata suhkruga üleküllastunuks.
Rakke, mis toodavad insuliini, nimetatakse B-rakkudeks. Rakud seevastu toodavad vastandhormooni glükagooni. Kui viimane söögikord oli juba ammu, tagab see suhkru vabastamise maksavarudest. See tagab siseorganite kogu aeg piisava varustamise (eriti ajust, mis sõltub suhkrust ja ei saa toetuda muudele toidukomponentidele).
Ainult väga väikest osa hormooni moodustumisest moodustavad need messenger-ained, mida toodetakse spetsiaalselt kõhunäärme enda reguleerimiseks: D-rakkude hormoon, millel on insuliini ja glükagooni tootmist pärssiv toime, somatostatiin ja kõhunäärme osa, mis pärsib seedeensüüme (eksokriin). Polüpeptiid (PP).
Ensüümide vabanemise reguleerimise eest vastutavad ka spetsiaalselt selleks otstarbeks moodustatud hormoonid ja autonoomne närvisüsteem. (Seda närvisüsteemi osa nimetatakse ka autonoomseks, s.o iseseisvaks närvisüsteemiks, kuna see kontrollib kehas toimuvaid alateadlikke protsesse.
Koos stimuleerivad autonoomse närvisüsteemi seda osa, mida nimetatakse parasümpaatiliseks närvisüsteemiks, ja hormoon koletsüstokiniin (lühidalt CCK) ensüümide tootmist. Hormoonina stimuleerib sekretiin ka kõhunäärmekanalite rakkude kaudu vee ja vesinikkarbonaadi vabanemist (= sekretsiooni).
Nii sekretiini kui ka koletsüstokiniini toodavad spetsiaalsed rakud, mida nimetatakse S-rakkudeks ja I-rakkudeks. Need on hajutatud pinnarakkude vahel kogu seedetraktis (eriti peensooles) ja neid nimetatakse ühiselt enteroendokriinseteks rakkudeks (= suur enteron = sool, mis vastab nende hormoonide peamisele toimeorganile).
Erinevate regulatiivsete mehhanismide selle keeruka interaktsiooni kaudu reguleeritakse kogu seedimist ja keha suhkrutasakaalu isereguleeruvate mehhanismidega. Seda põhimõtet võib leida keha erinevatest osadest, nt. kilpnäärmes.
Kõhunäärme normaalsed väärtused / vere väärtus

Kõhunäärme funktsiooni hindamiseks võib kasutada mitmeid veres ja / või uriinis tuvastatavaid väärtusi.
Sel põhjusel on normaalväärtuste tundmine raviarsti jaoks eriti oluline.
Pankrease amülaasi (alfa-amülaasi), ensüümi, mida kasutatakse süsivesikute seedimiseks, võib leida vereseerumist, ööpäevaringsest uriinist ja isegi astsiidi vedelikust.
Naise normaalväärtused on umbes 120 Ü liitri kohta (U / L) vereseerumis ja umbes 600 Ü / L uriinis. Samad standardväärtused kehtivad ka meeste puhul.
Lisateavet selle teema kohta leiate aadressilt: Alfa-amülaas
Lisaks võib bilirubiini (või urobilinogeeni) tuvastada vereseerumis, plasmas ja uriinis. Täiskasvanu vereseerumis on norm vahemikus 0,1 kuni 1,2 milligrammi detsiliitri kohta (mg / dl). Tavaliselt ei tohiks uriin sisaldada bilirubiini komponente. Kõhunäärmehaigustega seoses näitab suurenenud bilirubiini väärtus tsüsti olemasolu koos sapipõie kanalisatsiooni ahenemisega.
Valgevereliblede arv (Leukotsüüdid) võib kasutada parameetrina täisvere või uriinis. Terve täiskasvanu normaalväärtus täisveres on vahemikus vähemalt 4000 kuni maksimaalselt 10 000 leukotsüüti mikroliitri kohta. Tervetel inimestel ei tohiks valged vererakud uriinis olla tuvastatavad, sest leukotsüütide eritumine uriiniga näitab alati patoloogilist protsessi. Enamikul juhtudest põhjustab leukotsüütide arvu suurenemine organismis esinevat põletikku.
Lisaks viitab kaltsiumisisalduse vähenemine vereseerumis ja / või uriinis kõhunäärmepõletikule (normaalväärtus: 8,8-10,4 mg / dl).
Ensüümi kümotrüpsiini saab määrata väljaheites; tervetel inimestel on normaalväärtus umbes 6 Ü / g, langus võib näidata kõhunäärme funktsiooni langust.
Pankrease lipaasi kontsentratsiooni langus näitab ka funktsiooni langust (normaalväärtus: 190 U / L).
Loe selle teema kohta lähemalt:
- Lipaasi tase
ja - Lipaas suurenes
Muud olulised väärtused:
- LDH (laktaatdehüdrogenaas)
- Proov: vereseerum, vereplasma
- Normaalväärtus: 120–240 U / l
- Kreatiniin
- Proov: vereseerum, uriin
- Normaalväärtus:
Seerum: umbes 1,0 mg / dl
Uriin: 28–218 mg / dl
Lisateave ka meie teema all: Kreatiniin
- insuliin
- Proov: vereplasma, vereseerum
- Normaalväärtus: 6–25 mU / l (tühja kõhuga)
- Elastaas 1
- Proov: vereseerum, väljaheide
- Normaalväärtus:
Seerum: umbes 3,5 ng / l
Väljaheide: 175-2500 mg / g
Lisateave ka meie teema all: Elastaas
Sümptomid, mis võivad pärineda kõhunäärmest
Kõhunäärme kõige levinum haigus kõige laiemas tähenduses on elutähtsa insuliini ebapiisav varustamine. Sellest tulenev haigus, mida nimetatakse ka suhkruhaiguseks, on lääneriikides väga levinud. Kuna tavaliselt ei põhjusta see ägedaid sümptomeid, diagnoositakse diabeet tavaliselt ainult rutiinsete uuringute kaudu.
Pankreatiit on palju valusam. See on tavaliselt põhjustatud liigsest alkoholitarbimisest ja võib olla kas krooniline või äge. Iseloomulikud on enamasti tõmbe- või tuhmid vöötaolised valud, mis tekivad kõhu ja nabaniibu vahelt ning võivad seejärel selja ümber tõmmata. Valu kirjeldatakse kui äärmiselt ebamugavat ja vaevavat. Enamasti on patsiendid ka halvas üldises seisundis, millega võib kaasneda ka kahvatu jume, väljendunud nõrkus või kõrge palavik. Lisaks ägedale ja kroonilisele alkoholitarbimisele tuleb kasutada ka selliseid diagnostikameetmeid nagu nn ERCP (uuring, mille käigus kontrastaine süstitakse sapiteede ja pankrease kanalitesse) põhjustada kõhunäärme põletikku. Diagnostiliselt näitavad kõhunäärmepõletikku õrn ülakõhus, seljavalu ja märgatav verearv (suurenenud lipaasi ja põletiku tase).
Ultrahelis võib sageli näha paistes elundit, mille ümber pestakse sageli põletikulist vedelikku. Meditsiiniline küsitlemine ja ennekõike alkoholitarbimise täpne dokumenteerimine võib anda täiendavat olulist teavet selle kohta, kas tegemist on pankreatiidiga või mitte.
Kui pankrease põletiku diagnoos on tehtud, tuleb ravi kohe alustada, kuna edasine ootamine võib viia olukorrani, mis on mõnikord eluohtlik. Reeglina peavad patsiendid pärast diagnoosi võtma 24-tunnise toitumisharjumuse. Siis saab aeglast dieeti uuesti alustada.
On oluline, et patsient ei tarvitaks alkoholi. Lisaks neile abstinentsetele meetmetele tuleks alustada viivitamatut antibiootikumravi ja seda tuleks järjepidevalt läbi viia. Mõnel juhul võib osutuda vajalikuks anda antibiootikum patsiendile ka infusioonina.
Muud haigused, mis on pisut vähem levinud, on eksokriinset laadi. Lisaks insuliini sekretsioonile mängib kõhunääre suurt rolli ka seedimisel ja erinevate ainete lagunemisel toidus. Need ensüümid valmistatakse kõhunäärmes ja vabastatakse vajaduse korral seedetrakti, kus need lisatakse allaneelatud toidule. Kui esineb nn pankrease puudulikkus, st nõrk kõhunääre, ei saa toidu lagundamiseks elutähtsaid ensüüme enam vabastada sellises koguses, nagu nad vajaksid.
Selle tulemusel ei lagune allaneelatud toit enam nii, nagu peaks. Tavaliselt reageerib sool soolase väljaheite või õhukese kõhulahtisusega.
See on ka üks esimesi pankrease puudulikkuse sümptomeid, millest patsient teatab. Kõhulahtisus ei parane ravimitega või tuleb tagasi kohe, kui vastav ravim on lõpetatud.
Perenterooli proovitakse mõnikord raske kõhulahtisuse korral. See on pärmipreparaat, mille ülesandeks on väljaheite paksendamine.
Mõnikord võib pankrease puudulikkus põhjustada ka sümptomite kerget paranemist, mis aga pärast ravimi kasutamise lõpetamist taas väheneb. Kahtlus on nüüd sageli soole talumatusreaktsioon.
Kõige tavalisemad talumatusreaktsioonid on laktoositalumatus, fruktoosi- ja gluteenitalumatus. Neid kõiki saab testida ja seda tuleks teha korduva kõhulahtisuse korral. Kui kõik testid olid normaalsed, on võimalik, et kõhulahtisuse põhjus on mõnevõrra harvem pankrease puudulikkus. Enne vastava diagnoosi määramist viiakse väljaheites ja veres läbi spetsiaalsed testid.
Kõhunäärme puudulikkuse diagnoosimisel tuleb viivitamatult ravi anda. Reeglina ühendatakse see toidutarbimise täpse dokumenteerimisega. Sest eriti oluline on see, mida selle haigusega patsient iga päev sööb. Enamikul juhtudel manustatakse patsiendile regulaarsete intervallide järel puuduvaid ensüüme, mida pankreas ei tooda piisavalt. Sõltuvalt sellest, kas kõhulahtisus paraneb või mitte, tuleb allaneelatud ensüümide annust vähendada või suurendada.
Pankrease puudulikkus on reeglina pikaajaline diagnoos, s.o. kõhunääre ei suuda enam iseenesest piisavalt puuduvaid ensüüme toota.
Erandiks on põletikust põhjustatud pankrease puudulikkus, kuid puuduvaid ensüüme tuleb reeglina tarbida kogu elu jooksul.
Loe teema kohta lähemalt: Kõhunäärme sümptomid
Kõhunäärme haigused
Tsüst kõhunäärmel

Kõhunäärme tsüst (Pankrease tsüst) on mullitaoline suletud koeõõnsus näärmekoes, mis on tavaliselt vedelikuga täidetud.
Tsüsti võimalikud vedelikud on koevedelik, veri ja / või mäda.
Kõhunäärme tüüpiline tsüst jaguneb kahte klassi: tegelik tsüst ja nn pseudotsüst. Tõeline kõhunäärme tsüst on vooderdatud epiteeliga ega sisalda tavaliselt selle näärmeorgani looduslikke ensüüme (Lipaas, amülaas). Pseudotsüst areneb sageli seoses õnnetusega, mille käigus kõhunääre on muljutud või rebenenud. Vastupidiselt tõelisele tsüstile ei ümbritse pseudotsüstid epiteelkoest, vaid sidekoest. Kuna kõhunäärme ensüümid, vabastades koest, aitavad kaasa enese seedimise protsessile, on seda tüüpi tsüst eriti ohtlik. Tsüsti sisemisteks vedelikeks on veri ja / või surnud rakujäägid.
Pankrease tsüst on äärmiselt valus asi. Tajutav valu ei piirdu ülakõhu piirkonnaga, vaid kiirgab tavaliselt isegi selga, eriti nimmepiirkonna tasemel. Seletamatu seljavalu esinemine on selge märk tsüsti olemasolust. Lisaks väljendavad nad end koolikutetaolise valuna.
See tähendab, et need meenutavad sünnituse ajal kokkutõmbeid, et nad ei muutu paremaks ega halvemaks teatud liigutuste või kergendavate kehaasendite tõttu ning patsiendi seisund muutub pidevalt sümptomitevabalt ja valu piirab tõsiselt.
Kõhunäärme tsüsti saab visualiseerida nii ultraheli kui ka kompuutertomograafia (CT) abil. Pärast edukat diagnoosimist täheldatakse kõigepealt näärme seisundit, mis on mõttekas, kuna paljud kõhunäärmekoe tsüstid taanduvad spontaanselt ega vaja mingit ravi. Drenaaž võib aidata eriti raskete sümptomite korral.
Raviarst pääseb kõhunäärmesse, moodustades mao või soole seina, avades pankrease tsüsti ja avades väikese plasttoru (Stent) sisestama. See võimaldab tsüsti sisse kogunenud vedelikul ära voolata. Stent eemaldatakse umbes 3–4 kuu pärast.
Pankrease tsüsti võimalikud tüsistused on veritsus, mädaniku moodustumine, veepeetus kõhus (Astsiit) ja / või sapipõie drenaažiteede kitsendamine. Viimane viib paljudel juhtudel nn kollatõbi (Kollatõbi) tuntud nähtus.
Kõhunäärme põletik
Pankrease põletiku peamine põhjus on krooniline liigne või äge alkoholitarbimine. Lisaks on pankreatiit ka nn ERCP, sealse pankrease diagnostika uurimismeetod. Kõhunäärme kanalisse kontrastaine süstimiseks kasutatakse endoskoopilist uuringut. Mõnel juhul võib see põhjustada kõhunäärme põletikku, mida tuleb seejärel kiiresti ravida.
Pankreatiidi esimesteks sümptomiteks on vöökujuline valu, mis ulatub kõhu alt naba kohal seljani. Kõhu on rõhul väga valus, valu iseloom on tuim. Valu peamine punkt asub naba ja rindkere alumise serva vahel mao tasemel. Patsiendid mõjutavad valu mõnikord väga tugevalt ja nad ei saa enam valu korral sooritada normaalseid liigutusi, näiteks keerates või ette või taha painutades.
Lisaks valule on patsiendid mõnikord väga halvas üldises seisundis; mõnikord näitab patsiendi kahvatu hall nahavärv, et ta põeb rasket, mõnikord eluohtlikku haigust. Sagedased kaasnevad sümptomid on ka palavik, mis mõnel patsiendil võib olla 39–40 kraadi ja seda tuleb kiiresti langetada.
Sõltuvalt sellest, kui tugev on kõhunäärme põletik, võib elundil olla ka ensüümide ebapiisav vabanemine, millel võib olla tõsine mõju seedimisele ja suhkru metabolismile. See võib põhjustada rasvaseid väljaheiteid ja kõhulahtisust, kuna toitu ei saa enam lagundada ja korralikult töödelda, kui kõhunääre on tugevalt põletikulises seisundis. See võib põhjustada ka kõrge veresuhkru taset, kuna kõhunäärme insuliini vabanemine on ebapiisav.
Lisaks kaebustele saab üksikasjalik patsiendi uuring tõestada pankreatiidi kahtlust. Patsientidelt on oluline küsida, kas nad tarbivad alkoholi regulaarselt või liiga palju või on neil viimase paari kuu või nädala jooksul tehtud pankrease uuring. Taust seisneb selles, et pankreatiidi põhjustajaks on sageli alkoholi kuritarvitamine, aga ka nn ERCP (sapipõie, sapijuhade ja kõhunäärme endoskoopiline retrograadne kolangiopankreatograafia uuring) süstitud kontrastaine võib kõhunääre põletikuliseks muutuda.
Diagnoosimine toimub muu hulgas läbi ultraheliuuringu. Siin on näha pilvekujulist laienenud kõhunääret.
Lisaks pidevale alkoholi- ja ööpäevasele toidust hoidumisele on antibiootikumravi üks viis, kuidas muuta patsient varsti sümptomitevabaks. Mõnel raskel juhul tuleb kõhunäärme osad kirurgiliselt eemaldada.
Loe selle teema kohta lähemalt: Kõhunäärme põletik
Pankrease valu
Pankrease valu võib avalduda erineval viisil. Sageli pole need selgesti äratuntavad. Sõltuvalt valu põhjustava haiguse põhjusest ja raskusest võib see kiirguda kogu kõhupiirkonda.
Kuid neid saab tunda ka lokaliseeritaval viisil. Need esinevad tavaliselt ülakõhu piirkonnas (nimetatakse ka epigastriumiks) ja kiirgavad vöökujuliselt kogu ülakõhus ja seljaossa. Samuti võib teil tekkida valu ainult selja- või vasakpoolses osas kõhunäärme tasemel. Valul on olemusest erinev iseloom. Ägedamate haiguste, näiteks põletiku korral torkavad nad tavaliselt rohkem silma, krooniliste haiguste, näiteks tuumorimuutuste korral, kirjeldatakse valu üsna tuhmina.
Kuna kõhunäärmevalu tunnistatakse sellisena sageli hiljaks, on oluline selle tekkimisel kiiresti tegutseda. Kui selline valu püsib pikema aja jooksul, peaks seda kindlasti arst selgitama.
Miks põhjustab haige kõhunääre seljavalu?
Kõhunäärmehaigustega on tavaline seljavalu. Seda saab seletada kõhunäärme paiknemisega ülakõhus. See asub kõhuõõne tagaosas rindkere alumiste selgroolülide tasemel. Tänu selgroo anatoomilisele lähedusele selja lähedal asuvas piirkonnas väljenduvad paljud pankrease patoloogilised muutused seljavalus sel tasemel. Seljavalu on tavaliselt vöökujuline ja kiirgub sel kõrgusel kogu seljaosa ulatuses.
Tuleb meeles pidada, et seljavalu võib olla ainult kõhunäärme kerge ärrituse, aga ka kõhunäärme tõsise haiguse väljendus. Kuna seda on sageli raske eristada, tuleb pikaajalise seljavalu korral pöörduda arsti poole.
Lisateavet teemal "Kõhunäärmevalu" leiate aadressilt: Kõhunäärme põletik
Pankrease nõrkus
Pankrease nõrkus tähendab, et kõhunääre ei saa korralikult toimida. See on eriti ilmne seedimisel: pankreas vastutab suurema osa seedeensüümide tootmise eest. Neid on vaja toidu erinevate komponentide, st valkude, rasvade ja suhkru lagundamiseks, et need seejärel imenduksid soolestikus ja säiliksid kehas. Kui kõhunääre muutub nõrgaks, saab seedeensüüme, näiteks trüpsiini või kolesterooli esteraasi, vabastada ainult vähendatud määral ja need on efektiivsed. See ilmneb eriti gaasi, isukaotuse ja toidutalumatuse näol. Kuna need sümptomid viitavad ka muudele põhjustele, näiteks ärritunud soole sündroom või sapipõie probleem, diagnoositakse pankrease nõrkust sellisena harva.
Loe ka: Kolesterooli österaas - see on selle jaoks oluline!
Pankrease nõrkus põhjustab sageli ka nn rasvaseid väljaheiteid.
Selle teema kohta leiate lisateavet: Rasva väljaheide
Üliaktiivne pankreas - kas see on olemas?
Üliaktiivne kõhunääre on äärmiselt haruldane ja harva esinev haigus. Sõltuvalt kõhunäärme kahjustatud osast põhjustab see mitmesuguste seedimiseks mõeldud ensüümide (eksokriinse hüperfunktsiooni korral) ja insuliini (endokriinse hüperfunktsiooni korral) ülemäärast tootmist. Viimane võib avalduda hüpoglükeemias, sõltuvalt liigse funktsiooni ulatusest. Seda saab vältida regulaarselt väikeste söögikordade söömisega.
Rasvane kõhunääre - miks?
Rasvane kõhunääre võib areneda mitmesuguste haiguste tagajärjel. Üks levinumaid ja tuntumaid põhjuseid on alkoholi liigtarbimine. See viib kõhunäärme ägeda põletikuni. Pika aja jooksul võib kõhunäärme kude kahjustada ja hukkuda. Mõnedel patsientidel avaldub see kõhunäärme suurenenud rasvavarudena.
Teine võimalik rasvunud kõhunäärme põhjus on mõne muu päritoluga põletiku tagajärjed, st põletik, mis on põhjustatud muust põhjusest kui alkoholi liigtarbimine. See võib olla sapipõletikust põhjustatud põletik, mis põhjustab sapi kogunemist kõhunäärmes. Teise võimalusena võivad maksa põhjustatud ravimid, suhkurtõbi või kollatõbi (kollatõbi) põhjustada kõhunäärme põletikku, mis suurendab rasva pärast haiguse paranemist.
Kivid kõhunäärmes
Kõhunäärmes olev kivi on tavaliselt üsna haruldane, kuid seda ohtlikum. See on sapikivi, mis võib sapijuhade ja kõhunäärme äravoolu kaudu avada kõhunääre. Selle tulemusel ei saa sekretsioon kõhunäärmest soolestikku voolata. Selle asemel koguneb see ja hakkab hoopis enda näärmekude seedima. Seetõttu on see äge, väga ohtlik kliiniline pilt, mis avaldub ägedas pankreatiidis ja mida tuleks ravida nii kiiresti kui võimalik.
Lisateavet leiate aadressilt: Sapipõletiku komplikatsioonid
Kaltsifikatsioon kõhunäärmes
Kaltsifikatsioon kõhunäärmes ilmneb sageli kroonilise põletiku osana. See toob kaasa näärmekoe pikaajalised muutused. Nende hulka kuuluvad seede sekretsioonide hoiused, mida pankreas tekitab ja vabastab. Kui see ei saa korralikult soolestikku voolata, jäävad kanalitesse jäägid, mis võivad pika aja jooksul koguneda. Saadud kaltsifikatsioone saab arst ultraheliuuringu ajal näha, sõltuvalt raskusastmest.
Kõhunäärmevähk
Kõhunäärmevähk on kõhunäärme pahaloomuline kasvaja.
Põhjused võivad hõlmata krooniline alkoholitarbimine ja korduv pankreatiit.
Reeglina diagnoositakse kõhunäärmevähk väga hilja, kuna see põhjustab patsiendil sümptomeid hilja. Reeglina ei tunne patsiendid valu, vaid kurdavad uriini tumedat värvi ja väljaheite heledama värvuse üle.
Mõnel juhul võib nahk ja sidekesta kollaseks muutuda.
Kuna kõhunääre vastutab ka insuliini tootmise eest, võib juhtuda, et elund ei suuda vähi korral enam piisavalt insuliini toota.
See põhjustab veresuhkru taseme tõusu, mida sageli diagnoositakse rutiinselt.
Kui kahtlustatakse kõhunäärme pahaloomulist kasvajat (tuumorit), viiakse kõigepealt läbi ultraheliuuring. Kuid alati ei saa näha, kas pahaloomuline kasvaja on olemas.
Kõhunäärme kõhuõõne CT või MRI võib anda usaldusväärsemat teavet sellise haiguse esinemise kohta.
Võib ainult kindlalt teada, kas kõhunäärme pahaloomuline kasvaja on läbi punktsiooni, mida sageli kontrollitakse CT-ga. V.a. kõhunäärmevähk, punktsioone sageli ei tehta, kuna punktsioon võib vallandada metastaase.
Kõhunäärmevähi ravivõimalused on üsna piiratud. Haiguse progresseerumise peatamiseks võib kasutada keemiaravi ning sageli kasutatakse nn Whipple operatsiooni, mille käigus eemaldatakse kõhunäärme osad.
Ellujäämise võimalused:
Paranemise ja ellujäämise prognoos sõltub kõhunäärmevähi diagnoosimisest, eriti etappidest.
Nn lavastus on vajalik selleks, et kontrollida, kui kaugele on kasvaja inimese kehas juba levinud.
Kõige olulisem on see, kas kasvaja on ületanud kõhunäärme kude ja mõjutanud ümbritsevat kudet.
Samuti on väga oluline välja selgitada, kas teistes organites on juba kaugeid metastaase ja kas keha lümfisõlmed on juba mõjutatud.
Sõltuvalt sellest, kuidas see lavastus osutub, võib eeldada pikemat või lühemat statistilist ellujäämisaega.
Onkoloogias tehakse prognoose ja ellujäämisvõimalusi nn 5-aastane elulemus kirjeldatud.
See on esitatud protsentides ja näitab, kui paljud keskmiselt mõjutatud patsientidest on viie aasta jooksul endiselt elus.
See ei ütle elukvaliteedi ega võimalike komplikatsioonide kohta midagi, ainult selle kohta, kas keegi on endiselt elus.
Kui kõhunäärmevähk on liikunud üle elundi piiride ja infiltreerunud ümbritsevatesse elunditesse, samuti on see mõjutanud lümfisüsteemi ja sapijuhad juba kitsenevad, on raviv, s.o. parandav operatsioon otsustas ja rakendas ainult palliatiivset kontseptsiooni.
Palliatiivse ravi kontseptsiooni ei mõisteta tervendava lähenemisena, vaid pigem valu leevendava lähenemisena. Sel juhul ei saa haigust peatada ja see viib paratamatult surma. Sellise ravikontseptsiooni valimisel on 5-aastane elulemus 0%, s.o. ükski patsient pole 5 aasta pärast elus.
Kui valitakse raviv kontseptsioon, s.t. kui võetakse selliseid meetmeid nagu operatsioon või keemiaravi, suurenevad ellujäämise võimalused. Sel juhul räägitakse umbes 40% 5-aastasest elulemuse määrast. Nii et 5 aasta pärast on 40% intensiivselt ravitud patsientidest endiselt elus, seisundit, milles nad viibivad, ei kirjeldata.
Isegi mitte see, kui palju patsiente on 6-10 aasta pärast endiselt elus.
Fakt, et üle poole ravitud patsientidest suri pärast 5 aastat, näitab selgelt, kui raske see haigus on. Samuti on olemas keskmine 5-aastane elulemus, mis näitab haiguse keskmist elulemust. Kuna on olemas mõned ravimeetodid, mida kasutatakse ka individuaalselt, pole keskmistatud prognoos liiga mõttekas.
Kõhunäärmevähi 5-aastane keskmine elulemus on 10–15%. See tähendab, et keskmiselt vaid 10-15% patsientidest elab haigus 5 aasta jooksul.
Märgid:
Pankreasevähi tunnuseid on raske ära tunda ka seetõttu, et esimesed sümptomid ilmnevad väga hilja.
Kui kõhunäärmevähk avastatakse varakult, on tavaliselt tegemist rutiinsete uuringutega, mille sekundaarsete leidude hulka kuuluvad ebanormaalsed väärtused, nt. vereanalüüsis või ultraheli pildil.
Esimesed sümptomid, mistõttu tavaliselt konsulteeritakse arstiga, võivad olla seljavalu, mis on kas vöökujuline pankrease tasemel või seljaosa tõmbav kõhuvalu.
Kuna need on täiesti mittespetsiifilised sümptomid, ei saa esimene kahtlus tõenäoliselt kunagi olla kõhunäärmevähk, mistõttu võib ka siin mööduda väärtuslik aeg.
Enamasti satuvad patsiendid arsti juurde aga ebaselge nn kollatõve, naha kollaka ja sidekestaga.
Kollatõbi on täiesti valutu ja näitab ainult seda, et kas on probleeme vere pigmendi bilirubiiniga, nt. maks on kahjustatud või kui see on probleem sapi äravooluga sapiteede või kõhunäärme piirkonnas.
Kollatõve korral tuleb lisaks maksale uurida ka kõhunääret.
Mõnikord juhtub, et patsiendid märkavad järsult järsult tõusnud veresuhkrut. Reeglina on neil patsientidel suhkurtõbi ja neid ravitakse vastavalt insuliiniga. Sel juhul tuleks aga kõhunääret kindlasti uurida.
Selle taust on see, et kõhunääre toodab olulist ainet insuliini.
Kui kasvaja kahjustab kõhunäärme tööd, võib juhtuda, et insuliini toodetakse ja verre lastakse liiga vähe, mis võib põhjustada kõrge veresuhkru taset.
Kuna on vaid käputäis õigeid sümptomeid, mis pole ka pankreasele omased, tuleks nende sümptomite esinemisel neid tähelepanelikult jälgida, et mitte unustada seda eluohtlikku haigust.
Kõhunäärmehaiguse oluliseks ja trendi määravaks esimeseks sümptomiks on muutused väljaheites ja ebanormaalne uriin.
Enamikul mõjutatud isikutest, kelle pankrease kanalit takistab põletik või vastav kasvaja, ilmneb väljaheite helendamine. Samal ajal muutub uriin tumedamaks.
Põhjus on see, et kõhunäärme seedimise ajal tsemendi eraldamiseks eralduvad ained ei satu enam seedetrakti, vaid erituvad uriiniga. Seetõttu ei toimu värvumine väljaheites, vaid uriinis.
Nende sümptomitega patsiente tuleb kindlasti lähemalt uurida. Kuigi selle taga pole alati pahaloomulist haiguslugu, on sapijuhade või kõhunäärme häire kahtlus väga suur.
Ravi:
Kui valitakse ravi, sõltub see, kas see on raviv ravi (nii tervendav lähenemine) või palliatiivse ravi lähenemisviis (lvande leevendav ravi) toimib.
Palliatiivne ravi:
Palliatiivses ravis kasutatakse abinõusid, mis ei nõrgesta patsienti asjatult, kuid avaldavad samal ajal talle rahustavat mõju.
Enamasti on palliatiivset ravi saavatel patsientidel kasvaja juba mõjutanud suuri pankrease osi ja sapphapete väljavool on häiritud, mis põhjustab tõsist ebamugavust ja naha kollasust.
Siin asetatakse endoskoopilise protseduuri abil tavaliselt kõhunäärme kanalisse väike tuub, tagamaks, et sapijuhad saaksid kohe ära voolata ja taas aktiivselt seedimises osaleda.
Progresseeruva kõhunäärmevähi korral on tavaliselt nii, et esialgu täielik valutu tuumoriinfektsioon muutub seda valutades järjest valulikumaks. Sel põhjusel on oluline palliatiivse ravi kontseptsioon, sõltumata kasvaja tüübist, valuvabaduse tagamine.
Enamikul juhtudel valitakse väga tugevatoimelised valuvaigistid, mida manustatakse väga kiiresti, et tagada valuvabadus.
Ravi:
Kui valitakse raviv, st tervendav ravi, kasutatakse tavaliselt kirurgilisi abinõusid või kombineeritud kirurgilisi ja kemoterapeutilisi abinõusid.
Sõltuvalt kasvaja levikust võib olla vajalik alustada keemiaravi enne operatsiooni. Seda tehakse tavaliselt siis, kui kasvaja on väga suur ja kemoterapeutiline kokkutõmbumine võimaldaks õrnemat protseduuri.
Pärast operatsiooni võib osutuda vajalikuks läbi viia ka keemiaravi, et hilisemad kasvajarakud tappa.
Eksklusiivset kirurgilist ravi viiakse läbi harva.
Operatsiooni ajal üritatakse kahjustatud kõhunääre võimalikult õrnalt opereerida.
Mõjutamata kõhunäärme osad üritatakse jätta seisma, et vastavaid funktsioone saaks jätkata.
Kuid sapipõis ja mao osad, samuti kaksteistsõrmiksoole eemaldatakse peaaegu alati ja ülejäänud otsad ühendatakse uuesti. See protseduur, tuntud ka kui Whipple OP, on nüüd kõhunäärmevähi standardiseeritud ravimeetod.
Samuti on modifitseeritud operatsioon, mille käigus jäävad maha suuremad maoosad ja tulemus on sama, mis Whipple operatsioonil.
Vanus:
Kõhunäärmevähiga patsiendid on reeglina vanemad. Kuna riskifaktoriteks peetakse rasket alkoholismi koos korduva pankreatiidiga, võib juhtuda ka see, et nooremas vanuses patsiente vaevab pankreasevähk.
Saksamaal areneb igal aastal uus pankreasevähk 10 inimesel 100 000 elaniku kohta.Põhiline vanuserühm on 60–80 aastat.
Diagnoos:
Kõhunäärmevähi diagnoosimine pole nii lihtne.
Esiteks on oluline tõstatada kahtlustused, mis seejärel tuleb kinnitada. Kui kõhunäärmes on kahtlus pahaloomulistes sündmustes, kasutatakse lisaks vereanalüüsidele ka kuvamismeetodeid.
Veres määratakse peamiselt ensüümid, mida kõhunääre toodab. Järsult suurenenud tõus näitab kõhunäärme üldist haigust. Kuid see võib olla ka selle näärme põletik.
Sel põhjusel on oluline ka pildistamine. Kõige sagedamini tehakse kõigepealt kõhu ultraheli, mis püüab kõhunääret visualiseerida.
Suuri kasvajaid, mis asuvad nääre piirkonnas, võib siin mõnikord juba näha.
Isegi kui ultrahelis nähakse massi, järgneb tavaliselt kõhu kompuutertomograafia. Siin saab kahtlast piirkonda lähemalt uurida, tavaliselt kontrastainete abil.
Kogenud radioloogid võivad CT-uuringu põhjal sageli arvata, kas see on healoomuline haigus, näiteks eriti väljendunud põletik, või pahaloomuline haigus.
Teine oluline diagnostiline pildimeede on ERCP. Tehakse gastroskoopia ja väike kateeter lükatakse kaksteistsõrmiksoole tasemel sapiteedesse ja pankrease kanalisse.
Selle kateetri kaudu süstitakse kontrastaine, mida seejärel pildistatakse röntgenikiirte abil.
See näitab kõhunääre täpse kõnnak ekraaniga. Siit näete, kas käik on mingil hetkel kokku surutud ja kui, siis mida.
Isegi pärast seda, mida nimetatakse ka endoskoopiliseks retrograadseks kolangiopankreatograafiaks, pole selge, kas see on pahaloomuline kasvaja, mis surub sapijuha kokku.
Mida enam kinnitatakse kõhunäärme kasvaja kahtlust, tuleb kaaluda proovi võtmist, mis annab lõpuks teavet kasvaja histoloogilise päritolu kohta.
Proove võib saada ülalkirjeldatud ERCP abil, kui kasvaja ulatub nõela punktsiooni abil juba kaugelt pankrease kanalisse või väljastpoolt.
Kuna kõhunääre on suhteliselt väike elund, mida ümbritsevad olulised struktuurid, on eriti oluline mitte vigastada ümbritsevaid kudesid, näiteks närve ega veresooni.
Sel põhjusel kontrollib punktsiooni enamasti CT. KT-seadmes lebavat patsienti kontrollitakse väljastpoolt ja asetatakse nõel kõhunäärme piirkonda pärast seda, kui radioloog on CT abil pankrease asukoha täpselt kindlaks teinud.
Protseduur võtab vaid paar minutit, proov on minimaalne, kuid see annab otsustava ülevaate kasvaja päritolust ja järgmistest vajalikest terapeutilistest toimingutest.
Seejärel saadetakse proov mikrobioloogilisse laborisse, kus rakke töödeldakse spetsiaalse värvimisprotsessiga. Seejärel uurib proove patoloog ja tehakse sobiv diagnoos.
Niinimetatud valepositiivsed tulemused, st vähkkasvaja, kuid tegelikkuses on healoomuline kasvaja, ilmnevad ainult juhul, kui proov on segatud.
Sagedamini võib esineda valenegatiivne tõdemus, st see, et patoloog ei näe pahaloomulist kasvajakoe, ehkki see on vähijuht.
Enamasti seetõttu, et täpselt ja CT-kontrolliga ning kõhunäärme haaratud osadest läbi viidud biopsia tungis täpselt pahaloomuliste rakkude kõrvale ja püüdis seetõttu ainult healoomulisi rakke. Seejärel näeb patoloog oma mikroskoobi all ainult healoomulisi rakke. Kui mikroskoopilised leiud on CT-kujutisega vastuolus (tüüpiline CT-pilt, kuid normaalsed mikroskoopilised leiud) tuleks pidada biopsia kordamiseks.
Loe teemade kohta lähemalt siit Pankreasevähk ja biopsia
Pankrease eemaldamine
Kõhunäärme pahaloomuliste kasvajate üks viimaseid ravivõimalusi on pankrease täielik eemaldamine.
Kuna kõhunääre on seotud ka paljude organitega, on vajalik, et elundid oleksid korralikult seotud.
Magu tehakse tavaliselt väiksemaks ja ühendatakse peensoolega. Kaksteistsõrmiksoole ja sapipõis eemaldatakse tavaliselt täielikult koos kõhunäärme täieliku eemaldamisega.
Kui kõhunäärme osi esineb endiselt, tuleb sapijuhade süsteem ühendada nn väljalülitatud peensoole silmustega.
Kõhunäärme täielik eemaldamine on seotud paljude riskidega, vajalik on patsiendi intensiivne järelravi, regulaarse intervalliga tuleb patsiendile manustada pankrease ensüüme.
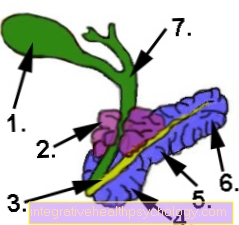
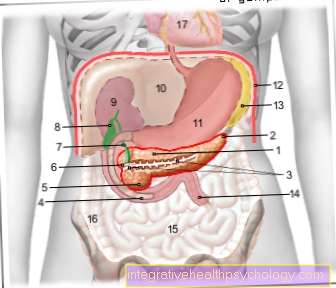
Kõhunäärme ja sapipõie kirjeldus
- Sapipõis (roheline)
- Kõhunäärmevähk (lilla)
- Pankrease kanal (kollane)
- Kõhunäärme pea (sinine)
- Kõhunäärme keha (Kopus pankrease) (sinine)
- Kõhunäärme saba (sinine)
- Sapijuha (Tsüstiline kanal) (roheline)
Kõhunäärme haigused alkoholist
Kõhunäärme üks levinumaid haigusi põhjustab alkohol.
Niinimetatud pankreatiit, mida nimetatakse ka Pankreatiit on tavaline ja potentsiaalselt ohtlik kaasnev haigus raske alkoholismi korral. Kuna alkohol ründab kõhunäärme rakke, on nii krooniline liigne alkoholitarbimine kui ka liigselt esinev äge alkoholitarbimine pankreatiidi suur oht.
Pankreatiidi iseloomulik sümptom on vöökujuline valu, mis algab pisut nabast kõrgemale. Valutegelast kirjeldatakse kui rõhuvat ja äärmiselt ebamugavat. Reeglina viib patsiendi küsitlemine alkoholitarbimise kohta pankreatiidi kahtlustatava diagnoosi.
Füüsiline läbivaatus näitab, et kõht on õrn ja patsient on halvas üldises seisukorras. Kujutismeetoditena on saadaval kõhu ultraheli ja kahtluse korral ka kõhu CT. Kõhunäärmepõletikuga on sageli laienenud pankreas, sageli põletikulise vedelikuga. Patsiendi labor on samuti silmatorkav ja näitab tavaliselt kõrget põletikku ja kõrgenenud lipaasi taset.
Järjepidev alkoholist hoidumine on ravi jaoks väga oluline, samuti on saadaval mõned antibiootikumid, mida saab patsiendile anda.
Kõhunääre ja toitumine

Kõhunääre on eksokriinne, see tähendab ensüüme tootv organ. See on eriti oluline toidu kasutamisel.
Niinimetatud beetarakud, millega kõhunääre on läbi imbunud, toodavad olulist insuliini. Niipea kui kehasse suhkur tarnitakse, vabastavad need rakud insuliini, mis transpordib liigse suhkru verest rakkudesse ja tagab nii, et keha ei kannata liigse suhkru käes. Pankreas toodab ka nn lipaasi, mis on vajalik rasva lagundamiseks.
Kõhunäärme arvukate haiguste korral võivad vastavad toitumismuutused positiivselt mõjutada kõhunäärme haigust. Ägeda pankreatiidi (kõhunäärme äge põletik) korral peaks vähemalt olema 24 tundi täheldatakse pidevat toidust hoidumist. Pärast seda võib toidu järkjärguline kogumine uuesti alata. Tarbitud toit peaks olema ainult ülimadala sisaldusega või rasvavaba. Seejärel saab vähehaaval süüa rasvasemaid asju. Põhimõtteliselt peaks aga pärast pankreatiiti elama madala rasvasisaldusega. Margariini tuleks süüa või asemel, liha asemel pigem madala rasvasisaldusega kalu ning vältida tuleks praetud toite.
Pankreasehaigus ja kõhulahtisus
On mõned kõhunäärme häired, millega võib kaasneda ka kõhulahtisus. On nakkav põhjus (Seedetrakti infektsioon) on välistatud kui põhjus, tuleks kõhunääre lähemalt uurida. Võib juhtuda, et kõhulahtisuse põhjustajaks on nn eksokriinne pankrease puudulikkus. Seejuures ei ole kõhunääre võimeline tootma piisavas koguses erinevaid seedeensüüme. Pärast söömist reageerib soolestik puhitus ja kõhulahtisus, mõnikord on ka haigetel inimestel kõhuvalu ja nad kaebavad nn rasvaseid väljaheiteid.
Diagnoosimiseks määrab gastroenteroloog kvantitatiivselt vastavad ensüümid, mis vastutavad pankrease eksokriinse puudulikkuse eest. Selle haiguse raviks võib kasutada kas dieedimuutusi või ebapiisavalt moodustunud ensüümide allaneelamist.