Tsüstiit
määratlus
See on kusepõie põletik, mis mõjutab tavaliselt ainult limaskesta ülemisi kihte.
Ligikaudu 10-15% täiskasvanud naistest põeb vähemalt kord aastas põienakkust (põiepõletikku), mida iseloomustab peamiselt valulik urineerimine.

põhjused
Enamikul juhtudest on võimalikud patogeenid mikroobe, näiteks Escherichia coli bakterid (umbes 80%), harvemini ka mükoplasmad, stafülokokid või klamüüdia.
Eriti naistel mängib infektsioonide tekkes olulist rolli kusiti väljundi ja päraku otsene naabruskond.
Selle läheduse tõttu võivad normaalselt soolestikus leiduvad pisikud määrdeinfektsioonide (nt tualettpaberi kasutamisel) sattuda kusiti ja sealt põiesse.
Muud põhjused võivad olla:
- Väikese vaagna (nn radiogeense tsüstiidi) kiiritamine, nt. vähiravi osana:
Limaskest ja seega kuseteede kaitsekiht hävitatakse. See viib veritsuseni, mis põhjustab reaktiivset põiepõletikku. - Tsütostaatiline ravi (ravimvähi ravi, eriti tsüklofosfamiid):
Nende ravimite toksilised lagunemissaadused arenevad maksas, mis hävitavad limaskesta limaskesta ja põhjustavad verejooksu. Selle tulemuseks on lõpuks põiepõletik. Merkaptoetaansulfonaati saab siin ennetava meetmena manustada. - seksuaalselt küpse naise seksuaalne kontakt (nn mesinädalad - põiepõletik)
- Kuseteede väärarengud:
Kusejuhi ahenemised (stenoosid) või punnid (diverticula) viivad uriini pikema retentsiooniaja kanalisatsioonis. Mida kauem see "seisab", seda tõenäolisem on bakterite koloniseerimine ja nakatumine. - Günekoloogilised haigused või rasedus:
Ka siin võib anatoomiline lähedus takistada uriini voolamist.
Tsüstiit külmadest jalgadest
Külmad jalad võivad provotseerida põieinfektsiooni arengut. See on tingitud jalgade verevoolu ja kuseteede verevoolu seosest. See seos tekib närvisoonte refleksidest. Lisaks aitab adekvaatne endogeenne verevool parandada organismi immuunsuse aktiivsust ning ebapiisav verevool võib esile kutsuda immuunpuudulikkuse ja seeläbi nakkuste tekke.
Loe sellest: Tsüstiit külmadest jalgadest
teraapia
Siit leiate teavet ravi kohta: põiepõletiku ravi
Tsüstiidi ennetamise teemal võib teile huvi pakkuda järgmine artikkel: tsüstiidi vastane vaktsineerimine
Millal vajate antibiootikumi?
Antibiootikume nõutakse sageli põienakkuse edenemise, immuunpuudulikkuse või muude komplikatsioonide tekke riskifaktorite korral. Millised antibiootikumid on näidustatud, sõltub põiepõletiku tüübist. Selle põhjuseks on see, et eristatakse tüsistumata keerulisest põiepõletikust.
Komplitseerimata põiepõletiku korral kasutatakse antibiootikumidena sulfametoksasooli, trimetoprimi või mõlema toimeaine kombinatsiooni, ko-trimoksasooli. Lisaks võivad alternatiivina olla tõhusad fosfomütsiin või nitrofurantoiin. Igal juhul on keerulise tsüstiidi korral vajalik antibiootikumravi. Nendel juhtudel manustatakse intravenoosselt reservantibiootikume, nagu tsefalosporiinid või güraasi inhibiitorid, millest igaüks on kombineeritud aminoglükosiidiga.
Kodused ravimid põiepõletiku vastu
Tsüstiidi vastu aitab mitmeid koduseid abinõusid. Oluline on hoida alakeha soojas. Kuuma veepudeliga või soojapadjaga võib olla rahustav toime. Kuum vann võib olla kasulik ka põieinfektsiooni esimeste märkide korral. Lisaks võivad Sitzi vannid või Siczi aurusaunad edendada paranemisprotsessi. Selleks võib kasutada kummeliekstrakti. Kummeli teed tuleks keeta vanas kastrulis. Kui see on valmis ja keedetud, tuleks see asetada tualett-kaussi. Seejärel istuge tualettruumi.On oluline, et keha hoitakse soojas, kattes kõhu hästi rätikute või tekkidega. Sel viisil võivad aurud avaldada kasulikku mõju. Kui need Sitzi vannid on hästi talutavad, võib neid korrata mitu korda päevas. Lisaks tuleb jalad kindlasti soojas hoida.
Lisaks võivad vaagnapõhja harjutused stimuleerida alakeha vereringet.
Tsüstiidi hea paranemise teine alus on juua palju, palju, palju. Erinevad autorid soovitavad erinevaid jooke. See on individuaalne, mis sobib subjektiivselt ja objektiivselt. Profülaktikaks on soovitatav näiteks juua klaas jõhvikamahla iga päev. Lisaks on soovitatav ravida karuputkeeleheteega kuni 3 korda aastas, juues seda iga päev lühikese aja jooksul 3 suure tassi koguses.
Muud ennetamise ja toetava ravi soovitused hõlmavad kuni 5 tassi roosi puusatee või suure tassi salvei tee joomist 3 korda päevas. Kasuks võib saada ka kuivatatud võilillelehtede ja juurtega tee, mida juuakse kaks korda päevas. Karikakardest või vesikressidest valmistatud tee, mida juua aeglaselt, võib samuti olla toetava toimega. Lisaks võib positiivne mõju olla ka jõhvikamahla joomine iga päev profülaktikaks ja toetavaks raviks. Mõned autorid soovitavad ka 3 päeva jooksul juua vett, mis on segatud näputäis söögisoodaga, 2 korda päevas. See peaks eelistama põhikeskkonda ja seega mõnede autorite sõnul näiliselt bakteritele vastu.
Teised autorid soovitavad selle asemel uriini hapestada, näiteks (suure annuse) C-vitamiini või happeliste puuviljamahlade võtmise teel. Samuti on soovitatav juua redisemahla või kaselehe, nõgese, kadaka või Korte teed. Samuti on saadaval eri tootjate spetsiaalseid teesegusid, mis peaksid tsüstiidi vastu võitlema. Lisaks saab tükeldatud, kergelt aurutatud sibula täita puhtasse linasesse kotti ja seejärel blistrile panna. Teised autorid soovitavad eukalüpti kompresse. Ettepanekuid on rohkem ja mõnda neist arutatakse vastuoluliselt.
Lisateabe saamiseks vaadake: Kodused ravimid põiepõletiku vastu
Homöopaatia põiepõletiku korral
Kusepõienakkuse korral kasutavad mõned inimesed ka homöopaatilisi ravimeid. Rakendus sõltub sümptomitest, põhjustest ja üksikutest komponentidest.
Arnica montana kasutatakse sageli siis, kui põieinfektsioon on tekkinud vigastuste, rõhu, operatsioonide või liiga pika uriinipeetuse tõttu.
Kui põiepõletik on ravimi- või toiduallergia tagajärg või mao- või sooltepõletik ja sellel on teatud sümptomid, võib soovitada Arsenicumi albumit. Seda homöopaatilist ravimit kasutatakse siis, kui uriini voog on häiritud, ilmneb põletav valu, kurnatus, rahutus ja ärevus ning sümptomid intensiivistuvad sageli südaöö paiku.
Kui põienakkus on kuumarabanduse, päikesepõletuse või skarlatõve tagajärg, soovitatakse sageli Cantharis vesicatoriat. Vastavaid sümptomeid iseloomustab muu hulgas püsiv valulik tung urineerida koos põletus- ja lõikusvaludega enne urineerimist, selle ajal ja pärast urineerimist, mis on võimalik ainult tilkadena.
Kui põiepõletiku areng on seotud viha, viha, ebaõigluse või külmaga, kasutatakse sageli Colocynthi. Selle näidustuse sümptomiteks on näiteks krambitaoline valu urineerimisel ja see, et asjaomane inimene on krampis, vihane ja ärritunud valu. Vahendite, annuse ja tõhususe valik tuleks arstiga läbi arutada.
Mida teha ilma antibiootikumideta
Kusepõienakkuse ennetamiseks ja esimeste nähtude ilmnemisel võivad antibiootikumid ja abinõud olla piisavad. Sellistel juhtudel kasutatakse sageli edukalt kodu- ja homöopaatilisi ravimeid.
Lisaks on tervenemisprotsessi jaoks vajalik teatud käitumisreeglite järgimine. Tähelepanu tuleks pöörata intiimpiirkonna piisavale hügieenile lõhnavabade ja hästi talutavate hügieenitarvetega. Pärast tualettruumi minemist peate alati eestpoolt pühkima, kuna soolebakterid põhjustavad sageli põiepõletikku. Võimaluse korral peaksite pärast vahekorda korraks minema tualetti, et urineerida, et bakterid ei saaks ronida põide.
Muidugi ei tohi pärast ujumist niiskeid riideid ega niisket ujumisriietust selga jätta. Mullivannidest tuleks hoiduda, eriti kui on kalduvus põieinfektsioonidele, kuna need on ideaalne kasvulava bakteritele. Lisaks peaksite vältima külmal või märjal pinnal istumist. Lisaks peaks kasutatav aluspesu olema võimaluse korral valmistatud looduslikust materjalist ega tohi põhjustada hõõrdumist. Sünteetilisi rõivaid tuleks vältida. Ärrituse vältimiseks tuleb pesu pesta ka hästi talutava pesuainega.
Kui tunnete tungi urineerida, tuleks seda järgida. Lisaks ei tohiks magamise ajal võimalusel aluspesu kanda. Põhjus on see, et aluspesu võib hõõruda ja hõõruda, mis tähendab, et soolebaktereid saab kusejuha kaudu tupesse ja põiesse transportida.
Lisaks saab kusepõie põletikku ennetada ja see paraneb paremini, kui menüü sisaldab palju täisteratooteid, puu-, köögivilju ja kiudaineid. Jõhvika söömine võib vähendada ka põieinfektsioonide tekke riski ja toetada paranemisprotsessi. Vältida tuleks kohvi, alkoholi ja vürtsikaid roogasid, kuna need võivad põit ärritada.
Sümptomid
Tsüstiidi tüüpilised sümptomid (sümptomid) on ebamugav (alguria) või valulik (enamasti põletav) urineerimine (düsuuria), põletustunne pärast urineerimist, tugev ja sagedane urineerimine (pollakiuria) ning survevalu põie piirkonnas.
Kellaaeg ei mõjuta valu intensiivsust. Tavaliselt pole palavikku.
Sümptomid naistel
Naistel võivad tekkida nii keerulised kui ka tüsistusteta põienakkused. Tsüstiidi vormid erinevad mitte ainult ravist, vaid ka sümptomitest.
Komplitseerimata põiepõletiku korral kurdavad põdetud naised urineerimisel põletavat valu, aga ka asjaolu, et nad peavad sageli tualetti minema, kuid võivad ainult paar tilka uriini läbida. Meditsiinilises terminoloogias nimetatakse seda pollakiuriaks. Selle põhjuseks on asjaolu, et kuseteede põletikuliste protsesside taustal võib tekkida ajutine düsregulatsioon.
Lisaks võib tüsistumata põiepõletik provotseerida vaagnavalu. Lisaks saab muuta uriini välimust. See võib tunduda hägune ja ketendav ning tugevama lõhnaga. Tüsistumata põiepõletiku korral neerupeenra koputades ei esine palavikku ega tuikavat valu.
Teisest küljest võib keerulist põiepõletikku ära tunda tänu asjaolule, et asjaomasel isikul on palavik ja ta kaebab mõnikord neerupeenra piirkonnas koputavat valu. See valu näitab, et põletik on levinud. Palavik näitab, et bakterid on verre sattunud ja et on olemas veremürgituse oht. Kui laboratoorsed testid näitavad nitritite sisaldust veres, võib see ka näidata, et bakterid on vereringes
Veri uriinis
Vere uriinis võivad põhjustada mitmesugused tegurid. Need päästikud võivad olla kas kahjutud või vajada ravi. Tüsistuste ja sellest tulenevate kahjustuste vältimiseks tuleks veri uriinis alati selgitada, kui genees on ebaselge. Selle tehniline termin on hematuria. Verine uriin võib ilmneda ka põieinfektsiooni osana. See võib olla põie või kusejuhade põletikuliste protsesside tagajärg. Kui uriinis on selgelt nähtavad muutused, nimetatakse seda tehnilises kõnepruugis makrohematuriaks. Vastavalt sellele nimetatakse seda mikrohematuuriaks, kui vereosakesi ei saa palja silmaga näha, vaid need tuvastatakse ainult laboratoorsete uuringute käigus. Verisel uriinil võivad olla mitmesugused põhjused ja arst peaks seda kindlasti diferentseeritult selgitama.
Loe selle teema kohta lähemalt: Veri uriinis
sügelus
Sügelus ei ole põieinfektsiooni klassikaline sümptom, kuid see võib sellega kaasneda. Eelkõige võib antibiootikumiravi käigus juhtuda, et ravimiga ei tapeta mitte ainult põieinfektsiooni vallandanud baktereid, vaid hävitatakse ka suguelundite piirkonna normaalsesse floora kuuluvad bakterid.
Selle piirkonna looduslikku keskkonda kuuluvad piimhappebakterid, mis pakuvad teatud määral kaitset kahjulike bakterite, seente ja kahjulike ainete eest. Kui neid pole enam või vähem, siis kaitsefunktsioon väheneb või pole enam saadaval. Selle tagajärjel on suurem oht nakatuda viiruste, bakterite või seentega. Selle tagajärjeks võib olla sügelus.
Sümptomid eriti meestel
Tsüstiit on tõenäolisem naistel. Eelkõige esineb tsüstiidi tüsistusteta vorm ainult naistel. Kuid keeruline põiepõletik võib ilmneda ka meestel. Sageli mõjutab see üle 50-aastaseid mehi. Tsüstiit meestel on sageli seotud eesnäärmehaigustega. Eriti meestel on valulik, põletav urineerimine, vähenenud uriinikogus, mõnikord hägune, helbeline uriin, võib-olla suurenenud uriinilõhn ja tugev tung urineerida, samuti valu roojamise ajal ja valu perineaalpiirkonnas. Mehed kurdavad valuliku ejakulatsiooni üle põiepõletiku taustal harvemini. Lisaks võivad esineda keeruka tsüstiidi tunnused - palavik, külmavärinad ja võib-olla koputav valu neerupesa koputamisel - nagu naistel.
Kas põiepõletik on nakkav?
Kuna põiepõletik on tavaliselt bakteriaalne infektsioon, on see ka nakkav. Suurim nakatumisoht tuleneb kaitsmata seksuaalvahekorrast. Teoreetiliselt on sama tualeti kasutamisel ka nakatumisoht. Kuid nakatumise oht on väga väike. Ettevaatusabinõuna ei tohiks asjaomane isik sel ajal kellelegi oma rätikut jagada ning parimal juhul kasutada rätikut ainult üks kord ja vahetada see kohe pärast kasutamist. Samuti tuleb tualettruumi regulaarselt puhastada.
diagnoosimine
Esimene valik on uriinianalüüs (U staatus). Kiireim tuvastamine saavutatakse testriba abil, mis sukeldatakse patsiendi uriini umbes 30 sekundiks.
Üksikute väljade värvi muutes on kaudselt tuvastatavad happe, pH, valgu, suhkru, valgete vereliblede ja punaste vereliblede ning lagunemissaaduse nitriti kaudu ka bakterid.
Teine meetod on niinimetatud Urikult süsteem. Bakterite kasvulava kastetakse korraks patsiendi uriiniga. Kõik seal leiduvad bakterid settivad söötmele. Leitud kolooniate arvu abil saab tõmmata piiri uriini olulise (olulise) ja ebaolulise bakteriaalse saastumise vahel (> 105 / ml uriini = oluline nakkus).
Samuti on väga oluline, et testitaks leitud bakteri tundlikkust erinevate antibiootikumide suhtes. Testi tulemuse põhjal määrab arst ravimteraapia.
Vere / labori väärtusi tavaliselt ei muudeta. Erandiks on valged verelibled (leukotsüüdid) ja nn põletikulised parameetrid, näiteks C-reaktiivne valk (CRP).
Korduva (korduva) või keerulise põiepõletiku korral tuleks läbi viia ultraheli, kuna see võib näidata veel avastamata anatoomilisi väärarenguid või voolutakistusi.
Kui ultraheli on ebanormaalne, võib uriini eritumise hindamiseks olla vajalik urogramm (eriti noorematel patsientidel võib see muuta põie uriini tagasijooksu nähtavaks).
Joodi sisaldav kontrastaine viiakse veeni ja eritub seejärel neerude kaudu. Seejärel võetakse 7 ja 15 minuti pärast röntgenpildid, millel:
- Neerud
- Neeruvaagna
- Kusejuha ja
- põis
nähtavaks saama.
Võite märgata kõrvalekaldeid, tsüste, ummikuid, kasvajaid ja palju muud. Uriini väljavoolu häire võib meestel välistada.
Tõsiste kahjustuste korral:
- maksa
- Kilpnäärme häired
- Plasmatsütoom
- Kontrastaine allergia või
- Neerude nõrkus (neerupuudulikkus - seerumi kreatiniini sisaldus> 2 mg / dl)
enam urogrammi teha ei tohi.
Seerumi kreatiniin on neerufunktsiooni näitaja. Normaalväärtus on umbes 0,8-1,2 mg / dl.
Endoskoopiline uuring (põie uurimine torukaamera abil) on ägeda põletiku ajal keelatud ja seda saab teha alles pärast sümptomite kadumist.
Endoskoop (sarnane gastroskoopia või kolonoskoopiaga) juhitakse läbi kusejuha põiesse.
Seejärel täidetakse see veega ja valgustatakse endoskoobiga.
Kusejuhtide tühjenemine põies, limaskestapõletik, kasvajad, võõrkehad ja kivid on äratuntavad ja vajadusel eemaldatavad. Sündinud muutused võivad olla ka täpselt lokaliseeritud. Protseduur viiakse läbi kohaliku tuimestuse all.
Koduse kiire ja lihtsa enesekontrolli abil saate põiepõletiku esialgse kahtluse ise kindlaks teha. Lisateavet leiate aadressilt: Põiepõletiku kiire test
Tsüstiit raseduse ajal
Raseduse ajal on põiepõletiku tekkimise oht suhteliselt kõrge. See tähendab, et see mõjutab umbes 15% rasedatest. Tõenäoliselt on see seotud raseduse ajal esinevate hormonaalsete muutustega.
Sümptomid on sarnased mitte-rasedate naiste omadega. Ka siin saab vahet teha komplitseerimata ja keerulisel põiepõletikul. Lisaks võib tsüstiit raseduse ajal suurendada raseduse katkemise või enneaegse sünnituse riski. Seetõttu tuleb põiepõletiku esimeste tunnuste ilmnemisel pöörduda günekoloogi poole. See kaalub, milline ravi on kasu-kahju suhte põhjal optimaalne.
Reeglina antakse antibiootikume ka varases staadiumis komplitseerimata tsüstiidi korral. Raseduse teatud faasides seavad kahtluse alla ainult teatud antibiootikumid, mida arst kasutab vastavalt juhistele. Lisaks saavad rasedad toetada tervenemisprotsessi koduste abinõude abil ja üldiste käitumisreeglite järgimisega, mida kohaldatakse põiepõletiku suhtes.
Loe selle teema kohta lähemalt: Tsüstiit raseduse ajal
Diferentsiaaldiagnoosid
Naistel võivad ilmneda ka sellised sümptomid nagu vaagnavalu või urineerimisprobleemid Naiste suguelundite põletik (Adnexiit) pärinevad. Meestel tuleb alati arvestada eesnäärmega. Siis tule krooniline vaagnapõletik, Spetsiaalsed vormid (vt allpool), võõrkehad, põiekivid, uretriit või kasvajad (Neeruvähk), mis algselt avaldavad muljet sarnaste, mittespetsiifiliste sümptomitega.
Erivormid
- Ärritatud põis (ka sagedusliku kiireloomulisuse sündroom)
Elundi patoloogiline leid puudub. Inervatsiooni häired põhjustavad kusepõie ja vaagnapõhjalihaste koordineerimata tööd. Urineerimise tung on sagedamini ja valusam, kuigi sümptomeid on öösel tavaliselt vähem. Uriinis ei leitud midagi ebaharilikku.
Psühhosomaatiline ravi võib olla näidustatud enamasti naistel. Toetusena kasutatakse spasmolüütilisi ravimeid ja vanematel patsientidel kasutatakse ka kohalikku östrogeeni. - Interstitsiaalne tsüstiit
Ta esineb v. a. keskealistel naistel. Põhjused on endiselt ebaselged. Eeldatakse, et limaskesta vooderdusel on barjäärihäired, mis võimaldavad mürgiste uriinikomponentide kudedesse suunduda.
Samuti käsitletakse autoimmuunhaigusi või ebapiisavat hapnikuvarustust.Kusepõie lihased muundatakse sidekoeks ja kusepõie maht väheneb. - Kiire pidamatus (uriinipidamatus)
Diagnoosi saab teha elimineerimisprotokolli ja endoskoopia abil. Viimases näete pärast kusepõie laienemist ja haavandeid limaskestalt tüüpilist ninapea suurust veritsust.
Teraapias kasutatakse erinevaid ravimeid, sealhulgas valuvaigisteid (valuvaigistid), allergiavastaseid ravimeid, glükokortikoide või immunosupressante.
Mõnikord satuvad sellised ained nagu hepariin, BCG või Clorpactin otse põide. Kui sümptomeid ei saa parandada, on vajalik operatsioon (põie laienemine). - Follikulaarne / granulaarne tsüstiit:
See on krooniline põletik, mille kusepõie vooderdis on peanaha suurused tükid.
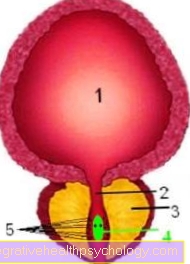
Anatoomia põis
Läbilõige läbi põie ja selle eesnäärme:
- põis
- kusiti
- eesnääre
- Külvake küngas kahe pihustorukese avaga
- Eesnäärme erituskanalid


.jpg)


.jpg)


.jpg)