Aneurüsmaalne luu tsüst
määratlus
Aneurüsmaalne luu tsüst kuulub healoomuliste luukasvajate kategooriasse. See on luus paiknev verega täidetud tsüst, mis on vaheseintega jagatud mitmeks õõnsuseks, see tähendab, et see on kambriline.
Aneurüsmaalne luutsüst tekib tavaliselt 10–20 aasta vanuses, seega on see noorte inimeste luukahjustus. Suur osa aneurüsmaalsest luutsüstist diagnoositakse kindlasti enne 20. eluaastat. Mõlemad sugud on võrdselt mõjutatud.

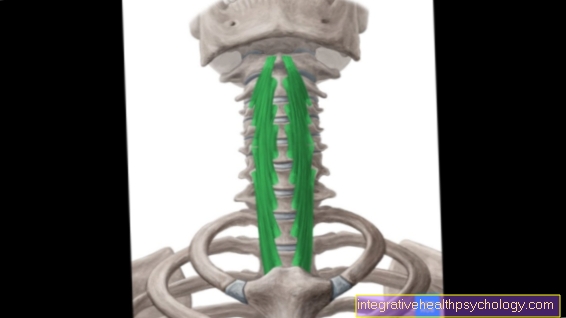
Aneurüsmaalne luutsüst võib üldjuhul moodustada inimese keha mis tahes luu. Eelsoodumusega aladeks on aga reieluu (reieluu) ja üks kahest sääre luudest, nimelt säär (sääreluu). Mõlemas neist kahest luust on metafüüsi piirkond, see tähendab luuvõlli ja luu liigest moodustava osa vaheline osa, kõige tavalisem manifestatsioonikoht. Lisaks ilmub selgroos sageli aneurüsmaalne luu tsüst.
Aneurüsmaalse luu tsüsti kõige olulisem diferentsiaaldiagnoos on juveniilne luu tsüst. Kujutamisprotseduuride abil on selge selgus eristamine siiski võimalik.
Lisateavet selle teema kohta leiate siit Juveniilse luu tsüst
põhjused
Aneurüsmaalse luu tsüsti põhjused saab määratleda suhteliselt selgelt. On olemas variant, mis kehtib umbes 80% ulatuses ja mis on primaarne idiopaatiline luu tsüst. Idiopaatiline tähendab, et tsüsti moodustumise põhjus pole teada või seda ei saa määratleda.
Aneurüsmaalse luutsüsti põhjuse teine võimalus on see, et see oli sekundaarne teiste pahaloomuliste luukahjustuste või muude haiguste kaasneva nähtuse suhtes. Lisaks puuduvad aneurüsmaalse luu tsüstiga seoses olulised riskifaktorid ega soolised eelsoodumused, millel võiks olla põhjuslik mõju.
Sümptomid
Aneurüsmaalne luu tsüst on suhteliselt ebamugav luu kahjustus. Valu ja turset esineb harva. Erandjuhtudel võib turse siiski olla nii tugev, et see võib simuleerida kasvajat, st väljastpoolt nähtavat massi. Sageli ei märka need, keda see mõjutab, isegi aneurüsmaalse luu tsüsti. Sageli tunnustatakse seda ainult siis, kui kahjustatud luu puruneb tagajärjel või kaasnevate sümptomitega. Tsüst muudab luu vähem stabiilseks ja vastupidavaks, nii et see võib puruneda ebaproportsionaalselt väikese stressiga. Aneurüsmaalne luutsüst on seetõttu röntgen- või MRI-piltide tegemisel muude näidustuste tõttu sageli juhuslik või juhuslik leid.
Kuna aneurüsmaalne luutsüst on healoomuline luukasvaja, ei esine kaalulangust, öist higistamist ega palavikku, nagu pahaloomulise kasvaja puhul eeldada võiks.
Kui soovite rohkem teada saada pahaloomulistest luukasvajatest eristumise kohta, lugege selle teema kohta rohkem siit Luuvähk
diagnoos
Aneurüsmaalse luu tsüsti diagnoos tehakse pildistamise tehnikate abil.
Kliiniline diagnoos on keeruline, kui mitte võimatu, kuna puuduvad tüüpilised sümptomid, millest piisaks ainuüksi kliinilise diagnoosi jaoks. Lisaks avaldub aneurüsmaalne luu tsüst mõjutatud inimestel väga erinevalt. Kui aga eelsoodumusega luudes on märke valu või turse kujul või kui on luumurd, mille tõenäoliselt provotseeris luu tsüst, tehakse kõigepealt röntgenipilt kahes tasapinnas. Siin on selgelt näha kondine kahjustus, mis asub enamasti metafüüsi piirkonnas ja mida saab selgelt määratleda. Räägitakse ka “osteolüütilisest” kahjustusest, see tähendab luu struktuuri lagunemisest või lahustumisest tsüsti piirkonnas.
Kui leiud pole pärast röntgenpildi tegemist ikka veel täiesti selged või kui leide ei saa eristada alaealise luu tsüsti diferentsiaaldiagnoosist, tehakse MRI pilt. MRI näitab verega täidetud luukahjustust, mis erinevalt alaealise luu tsüstist on iseloomulikult kambriline, st eraldatud vaheseinaga. Diagnoosi saab lõppkokkuvõttes kinnitada ka avatud biopsia.
MRI
Aneurüsmaalse luukahjustuse diagnoosi osana tehakse MRI pilt alles pärast seda, kui eelnevalt on tehtud röntgen. Iseloomulikult on aneurüsmaalne luutsüst MRT-s luujas, verega täidetud kahjustus, mis on vaheseintega kambris. Seda leidub pikkadel luudel, näiteks reiel, enamasti metafüüsi piirkonnas. MRI aneurüsmaalse luu tsüsti tüüpilist nähtust nimetatakse vedeliku-vedeliku tasemeks. See kirjeldab nn kihistumisnähtust, mille põhjuseks on tsüstis paiknevate komponentide vajumine veres. Kihistumisnähtus võib välja näha juba kambris oleva tsüsti täiendava alajaotuse, kuna ladestunud verekomponendid või setted on kujutatud joontena. Juveniilse luu tsüsti diferentsiaaldiagnostika olemasoleva vaheseina tõttu saab MRI pildil väga hästi välistada, kuna kambriline luu tsüst on aneurüsmaalse luu tsüsti tunnuseks.
ravi
Ainus konservatiivne ravimeetod, mis jääb, on vajadusel sümptomitele orienteeritud valuravi. Milline valuvaigisti teile kõige paremini sobib, sõltub muu hulgas varasematest haigustest või allergiatest. Seetõttu arutage oma arstiga valuravi.
Selle asemel tuleb aneurüsmaalset luutsüsti ravida kirurgiliselt. Aneurüsmaalse luu tsüsti kirurgiline ravi hõlmab verega täidetud tsüsti puhastamist. Luutsüsti eemaldamisega kaasneb tavaliselt hoolikas kraapimine, tehnilises mõttes tuntud kui küretaaž. Lisaks on kahjustus täidetud nn spongioosiga - materjaliga, mis asub füsioloogiliselt luu sisemuses.
Alternatiivina räbalale luumaterjalile võib tsüsti algselt täita ka luutsemendiga. Teise operatsiooni käigus saab tsemendi asendada hilisemal ajahetkel keha enda, näiteks niudeluuharjast pärineva, luulise luuga.
Üks võimalik ravimeetod, mida harva kasutatakse, on tsüsti kiiritamine. Kuna mõjutatud isikud on tavaliselt väga noored, ei ole sellel lähenemisviisil suure kiirgusega kokkupuute tõttu märkimisväärset kasu ja seetõttu kasutatakse seda ainult erandjuhtudel agressiivsete tsüstivormidega. Aneurüsmaalse luu tsüsti ravi on üldiselt suhteliselt keeruline, kuna vähesed luu tsüstid reageerivad ravile hästi ja paar aastat hiljem ei esine seda harva. Kuna enamik aneurüsmaalsetest luutsüstidest on samuti peamiselt idiopaatilised, s.t teadmata põhjusega, pole otsene põhjuslik ravi võimalik.
Millal on vajalik operatsioon?
Peaaegu alati on näidustatud aneurüsmaalse luu tsüsti kirurgiline ravi. Operatsioon pole vajalik ainult siis, kui kaebusi pole, luumurdudele pole vastuvõtlikkust ja ilmne on spontaanne taandareng. Kuna see pole peaaegu kunagi nii, ei piisa ainult konservatiivsest ravist valuravi näol ja ootamisest, kas tsüst taandareneb. Kirurgiline hooldus ei ole pika aja vältel alati edukas suure korduvuse tõttu, kuid esialgu on see ainus viis võidelda aneurüsmaalse luu tsüstiga. Niipea kui röntgenpildis ja / või MRI-s on diagnoositud aneurüsmaalne luu tsüst peamise või sekundaarse leiuna, saab operatiivse protseduuri kavandada individuaalselt.
Kestus
Aneurüsmaalse luu tsüsti paranemiseks kuluv aeg on erinev. See sõltub sellest, kui väljendunud on leiud, kui vana on mõjutatud inimene ja kas kaasatud luu on juba murdunud, mis on seotud aneurüsmaalse luu tsüstiga. Ravi kestus, sealhulgas paranemise protsess, kestab tavaliselt nädalatest kuudeni. Täpset teavet on üsna keeruline anda, kuna ravimeetod on varieeruv ja mõjutatud reageerivad sellele erinevalt. Samuti tuleks öelda, et aneurüsmaalne luu tsüst võib taastuda isegi pärast selle täielikku paranemist. Lapsed, kellel tekkis aneurüsmaalne luutsüst enne 10. eluaastat, on eriti altid lokaalsele kordumisele. Pahaloomulisi degeneratsioone, mille paranemine võtab kauem aega ja mille ravimine võtab eelkõige kauem aega, esineb aneurüsmaalse luutsüsti taustal suhteliselt harva.
Luude tsüsti lokaliseerimine
Luu tsüst lõualuus
Lõualuu kui aneurüsmaalse luu tsüsti ilmnemise koht on üsna haruldane. Tüüpilised asukohad on hoopis reieluud (reieluu), säär (sääreluu) ja selg. Vähem kui 2% juhtudest tekib aga lõualuus aneurüsmaalne luutsüst. Tsüst moodustub sagedamini alumises kui ülemises lõualuus. Lõualuu aneurüsmaalse luutsüsti sümptomid ulatuvad sümptomivabadest tsüstidest kuni näo moonutavate deformatsioonideni tsüsti tohutu kasvu tõttu.
Lõualuus on eriti oluline välistada vaskulaarse tsüsti tekkimise võimalus. Kui see on tehtud, kehtivad kõik aneurüsmaalse luu tsüsti diagnoosimeetmed mis tahes asukohas: pildistamine röntgenkiirte ja MRI kujul, samuti koe edasiseks uurimiseks biopsia. Sellest lähtuvalt on vajalik lõualuude aneurüsmaalse luutsüsti kirurgiline ravi.
Luu tsüst reiel
Reie aneurüsmaalset luu tsüsti peetakse tüüpiliseks lokaliseerimiseks. Mõnikord muutub reie tsüst valu tõttu märgatavaks, mis võib kiirguda jalgadesse ja selga. Vastasel juhul võib juhusliku leiuna avastada ka reie aneurüsmaalse luu tsüsti.
Kuni 20-aastastel noortel on reie aneurüsmaalsel luu tsüstil vähem sümptomeid. Vanematel inimestel on luumurdude oht oluliselt suurem. Harvad pole juhud, kui nad esinevad reieluumurruga, mis on tekkinud aneurüsmaalse luutsüsti tõttu. Tsüstilise massi tõttu on kondine struktuur nõrgenenud, vähem stabiilne ja altid purunemisele, kui koormus on veelgi väiksem. Reie aneurüsmaalsel luu tsüstil diagnoositakse röntgen- ja MRI-pilt ning seejärel ravitakse seda kirurgiliselt.