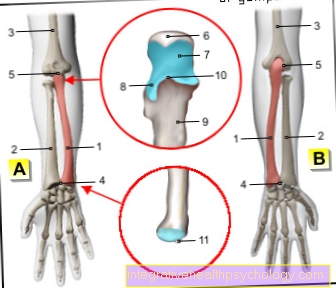
MRSA
määratlus
Lühend MRSA tähistab algselt terminit "Metitsilliinresistentne Staphylococcus aureus" ja mitte, nagu sageli valesti arvatakse, kui "Multiresistentset Staphylococcus aureus". Staphylococcus aureus on grampositiivne sfääriline bakter, mida võib leida peaaegu kõikjal looduses ja paljudel inimestel (umbes 30% elanikkonnast). Rahvastik) on ka osa naha ja ülemiste hingamisteede loomulikust taimestikust.
See tähendab, et need inimesed on koloniseeritud (= koloniseeritud) iduga, ilma et normaalsetes oludes oleks mingeid sümptomeid ilmnenud. Põhimõtteliselt on Staphylococcus aureus siiski patogeenne bakter, mis tähendab, et see on võimeline vallandama suure hulga erinevaid haigusi. Kui see võib levida soodsates tingimustes või kui ta puutub kokku nõrgenenud immuunsussüsteemiga, võib see mitmesuguste niinimetatud patogeensuse tegurite abil muutuda inimestele ohtlikuks.
Loe teema kohta lähemalt siit: multiresistentsed mikroobe
Sümptomid
Kõige tavalisemateks sümptomiteks on nahainfektsioonid (sageli mädased: follikuliit, keeb jne), toidumürgitus ning lihas- või luuhaigused. Halvematel juhtudel võib see bakter põhjustada ka kopsupõletikku, endokardiiti (südame sisemise kihi põletik), sepsist (kõnekeelne veremürgitus) või toksilise šoki sündroomi (TSS), mis on sellele idule omane ja võib olla isegi eluohtlik.
Tavaliselt reageerib Staphylococcus aureus hästi mitmesugustele antibiootikumidele, mistõttu saab selle bakteri lihtsat haigust tavaliselt hästi ravida 1. või 2. põlvkonna tsefalosporiiniga (nt tsefuroksiim). MRSA tüvede eripära on see, et nad ei reageeri tavalistele laia toimespektriga antibiootikumidele. Öeldakse, et see idud on nende antibiootikumide suhtes vastupidav.
Resistentsus metitsilliini vastu tuleneb asjaolust, et bakter muudab oma pinna struktuuri nii, et antibiootikum ei saa enam oma pinnaga enam seostuda, mis aga oleks vajalik selle mõju arendamiseks. Resistentsus piirdub kahjuks ainult harva metitsilliiniga, kuid mõjutab ka mitmesuguseid muid antibiootikume, mida saab muidu kasutada. Siit tuleneb levinud mõiste multiresistentne Staphylococcus aureus. Selle tagajärjel on MRSA-nakkusi raske ravida ja nad vajavad erinevat ravi kui tavaline Staphylococcus aureus. Tavaliselt tehakse seda glükopeptiididega nagu vankomütsiin. See tekitab selle idu erilise tähtsuse: oma haiguste spektris vastab see umbkaudu teistele tüvedele, kuid haigusi ei saa nii kiiresti ravida ja seeläbi on patsiendid suuremas ohus.
Nosokoomiline infektsioon
MRSA-ga nakatumine on eriti oluline haiglates ja hooldusasutustes, eriti nn nosokomiaalsete infektsioonide (infektsioonid, mis on ajaliselt seotud statsionaarse meditsiinilise ülesandega ja mida varem ei olnud) kontekstis.
Eeldatakse, et MRSA esinemissagedus on elanikkonna hulgas umbes 0,4%, hoolde- ja vanadekodudes umbes 2,5% ning haiglates kuni 25%.
Sel põhjusel eristatakse kahte MRSA rühma:
- MRSA nakkus, mida haigla omandab: Haigla omandas MRSA. Eakatel ja nõrga immuunsussüsteemiga inimestel on seda tüüpi nakkuse oht suurem
- MRSA nakkus, mis toimub väljaspool haiglat: kogukond omandas MRSA c-MRSA. See vorm on suhteliselt haruldane ja esineb ka noorematel inimestel. Seda seostatakse ka pisut teistsuguse kliinilise pildiga, näiteks nekrootilise kopsupõletikuga, ja seda esineb sagedamini inimestel, kellel on teatud geen.
edasikandumine
Kõige sagedamini edastatakse MRSA otseste inimestevaheliste kontaktide kaudu. Kuna paljud inimesed kannavad seda oma nahal, piisab idu teisele inimesele edastamiseks sageli lihtsast käepigistusest. Nii haiglates kui ka hooldekodudes satuvad paljud inimesed suhteliselt piiratud ruumi, kus nahaga on sageli kokkupuudet (õenduspersonali või arstide ja patsientide vahel), mistõttu tundub MRSA kõrge määr nendes asutustes loogiline.
Isegi inimene, kes on MRSA-ga saastunud ja kellel pole mingeid sümptomeid, võib nakatada teise sümptomaatiliselt, mille tulemuseks on täiendav probleem.
Lisaks võib idu hästi kleepuda ka erinevatele pindadele. Selle tagajärjel võib seda edastada ka vedelike või saastunud esemete kaudu (kateetrid ja hingamistorud on siin kõige tavalisemad võimalused). Esimesed sümptomid ilmnevad tavaliselt umbes 4–10 päeva pärast nakatumist. Need on sarnased tavalise Staphylococcus aureus'e põhjustatud põhjustega.
nakkus
MRSA toimub peamiselt otsese kaudu Nahk nahale Kontakti ülekandmine. Nakatumine riide, rõivaste, esemete, pindade või isegi ventilatsioonisüsteemide kaudu a Tilgainfektsioon võimalik.
Mitte iga naha lühiajaline koloniseerimine ei ole sünonüüm MRSA püsiva nakatumisega, rääkimata sümptomaatilisest infektsioonist. Pigem ei õnnestu patogeenil tavaliselt jalanõu tervete inimeste nahale või limaskestale saada, kuna selle kaitseb naha tavaline bakteriaalne taimestik. Seetõttu on MRSA eriti probleemiks kõigile inimestele, kellel on ükskõik kumba immuunsus nõrgenenud on, eriti vanad ja haiged inimesed. Või alati, kui idu pakutakse eriti sobivaks lüüsiks.
Tavaliselt juhtub see operatsioonide ajal või haiglas viibimise ajal üldiselt. Operatsiooni ajal purustatakse normaalne kaitsebarjäär ja kehasse sisestatakse kirurgilised instrumendid. Seetõttu pole üllatav, et pikema haiglas viibimise või operatsioonide korral on teatav MRSA-ga nakatumise oht.
Mida keerulisem on arstiabi, seda enam on see ohustatud Intensiivravi patsiendid, või dialüüsipatsiendid Inimesed. Iga kunstlik juurdepääs, olgu see siis intravenoosne kanüül, ventilatsioonitoru või dialüüsikateeter, esindab potentsiaalset juurdepääsu teed mikroobe.
Kahjuks kleepub MRSA eriti hästi plastikust ja roostevabast terasest - materjalidest, mida haiglates kõige sagedamini kasutatakse. Kahjuks on MRSA nakkused suhteliselt laialt levinud ka pikaajalist hooldust vajavate inimeste seas ja seetõttu paljudes hooldekodudes.
Seetõttu peaksite sugulasena hooldekodu või haiglat külastades tähelepanu pöörama ka hügieenimeetmetele, näiteks käte desinfitseerimisele. Nagu eespool mainitud, pole aga iga kokkupuude MRSA patogeeniga nakkuse sünonüüm. Sage ja tihe kontakt nakatunud inimestega suurendab aga riski.
Haigustekitaja võib levida ka loomalt inimesele. Nakatumine on eriti võimalik põllumajanduses, tihedas kontaktis sigadega. Kui nakkus või kandja staatus on teada, võib ühendust võtta sõltuvalt nakkuse asukohast Kindad ja või Suukaitse kaitsta ülekande eest. Seda tuleks teha ka oma privaatses keskkonnas, nt. pöörake tähelepanu ka hooldust vajavatele sugulastele.
teraapia
Lisaks ravile ülalnimetatud spetsiaalsete antibiootikumidega, näiteks klindamütsiiniga, tuleb MRSA-ga patsiendil võtta täiendavaid abinõusid. Mitte ainult siis, kui idud on muutunud sümptomaatiliseks, vaid ka siis, kui asümptomaatiline kolonisatsioon on tõestatud, tuleks läbi viia patsientide (ja personali!) Taastusravi. See tähendab, et sõltuvalt saastumise kohast peate idudest vabanemiseks kasutama iga päev spetsiaalset antiseptilist seepi (Skinsani koorija) või nina salvi (Mupirocin). Selle ravi edukust saab kindlaks teha mustamine, mille arst võtab varem koloniseeritud piirkonnast kõige varem 3 päeva pärast ravi algust.
Lisaks tuleb regulaarselt desinfitseerida kõik tööpinnad või seadmed, millega MRSA patsient on kokku puutunud. Lisaks on patsient isoleeritud. See tähendab, et tavaliselt antakse talle haiglas üks tuba. Selle võivad sisestada ainult inimesed, kes kannavad näomaski ja kaitseriietust. Enne ja pärast ruumist lahkumist on hädavajalik käte hügieeniline desinfitseerimine õigesti läbi viia. Patsiendi ühekordsed esemed tuleb eemaldada spetsiaalses prügis.
Samuti on olemas spetsiaalsed juhised, mida tuleb MRSA patsientidega tehtavate operatsioonide puhul järgida. Kuigi täiendavat operatsioonituba ei nõuta, tuleks võimaluse korral päeva lõpuks läbi viia operatsioon ja kasutada spetsiaalseid desinfitseerimisvahendeid. Kõigi nende käitumisreeglite abil üritatakse hoida multiresistentse idu levikut võimalikult madalal.
MRSA test
Katse saamiseks MRSA kõigepealt tuleb võtta vastavad proovid.
Selleks kasutatakse tampooniga kahjustatud nahapiirkondi. Paljudes kliinikutes tehakse seda haiglaravil juba rutiinselt. Tavaliselt võetakse proov vähestest tüüpilistest kehapiirkondadest, eriti ninast ja kurgust, samuti kubeme piirkonnast.
Kui kahtlustatakse, et MRSA koloniseeritakse põie- või veenikateetritega, võetakse proov neist otse või eemaldatud kateetri osad saadetakse lihtsalt otse. Seejärel on MRSA tegelikuks tuvastamiseks erinevaid meetodeid. Klassikaline meetod on proovide kasvatamine laboris. Inkubatsiooniaegade tõttu, kuni bakterikolooniad kasvavad, võtab see aega paar päeva. Baktereid kasvatatakse verd sisaldaval agarsöötmel mikrobioloogilistes laborites.
Alguses saab tuvastada ainult ühe nakkuse Staphylococcus aureus tõestada, et seda iseloomustab teatud koloonia kuju ja kasvukäitumine. Kuid kas see on üks MR staphylococcus aureus, st Staphylococcus aureus'e tüvi, mis on metitsilliiniresistentne (või kõneliselt mitmekindlad) tuleb seejärel kindlaks määrata täiendavate testidega. Antibiootikumide trombotsüütide ja nn agardifusioonitesti abil või lahjenduste seeria loomisega määratakse kultiveeritud patogeenide resistentsuse tase.
Teise võimalusena võite kasutada ka söötmeid, mis juba sisaldavad sobivat antibiootikumi, nii et ainult nendel Resistentsed stafülokokid Reisikohad kasvavad. Selle meetodi puuduseks on see, et kasvamiseks kulub mitu päeva, kuid see on suhteliselt odav ja hõlpsasti teostatav. Alternatiivina on ka uuemaid arenguid, mis toetavad MRSA otse, nn PCR tõestama. Sellel LkolümeraasKetten-R.tegevus (PCR), Bakteri DNA fragmendid dubleeritakse ja detekteeritakse. See võimaldab MRSA patogeeni bakteriaalset DNA-d tuvastada otse ilma kultiveerimiskolooniate ümbersõiduta.
See protseduur on palju kiirem ja annab tulemuse 2-3 tunni pärast. Seetõttu kasutatakse seda peamiselt kolonisatsiooni kiireks välistamiseks. See on eriti kasulik, kui inimestel on olnud kokkupuude MRSA-ga, et infektsioon kiiresti välistada.
MRSA idu taastusravi
Tervendamine ei ole takistuse tõttu alati lihtne.
Eristada tuleb sümptomaatilise infektsiooni ravi MRSA endaga ning naha või limaskestade kolonisatsiooni. Sellise kolonisatsiooni korral piirduvad meetmed peamiselt väliste rakendustega.
Enne MRSA ravimist tuleks siiski kontrollida paranemisvõimet. Nii peaks a ees olema narkomaania taastusravi kateetrid või söötmistorud puuduvad. Taastusravi õnnestumise tõenäosuse suurendamiseks tuleb lahtisi haavu või nahainfektsioone samuti võimalikult palju eelnevalt ravida.
Seejärel kulub renoveerimine ise 5 - 7 päeva. Selles faasis on ühelt poolt antibiootiline nina salv (nt. Mupirotsiini salv) Rakendatakse 3 * päevas. Lisaks pakutakse suu- ja hambaravi koos limaskestade jaoks heakskiidetud desinfitseerimisvahendiga, näiteks Oktenidool.
Lisaks tuleb kogu keha ja juuksed pesta desinfitseeriva pesemislahusega, näiteks B-ga. Oktenisane pesemiseks. Lisaks tuleb desinfitseerida ka kõik kasutatavad esemed ja pinnad ning rätikud tuleb kohe pärast kasutamist puhastada.
Edu kontrolliks kasutatakse mustamine 48 h pärast renoveerimise lõppu ja siis uuesti pärast 6 Ja siis edasi 12 kuud läbi viidud. MRSA parandamine on olnud edukas ainult siis, kui kõik määrdumised on negatiivsed. Veel üks probleemne valdkond on üks sümptomaatiline MRSA infektsioonseda tuleb ravida süsteemselt antibiootikumiga.
MRSA resistentsuse tõttu muidu väga sageli kasutatava ß-laktaamantibiootikumide rühma suhtes peate mõnede nn antibiootikumide rühma kuuluvate antibiootikumide hulka tagasi langema. Seejärel määratakse antikehade abil kliinilise kogemuse põhjal täpne kasutatav antibiootikum. Antiiogrammis määratakse eelnevalt kindlaks, millise aine suhtes on vastav MRSA tüvi kõige tundlikum. Sageli pärinevad antibiootikumid Glükopeptiidid (nt Vankomütsiin) või uuemad preparaadid, näiteks Linezolid, või Daptomütsiin kasutada.
Sageli ka koos nt. Rifampitsiin, Klindamütsiin või Gentamütsiin. Enne tegelikku ravi tuleb eemaldada nakkusallikad, nt. Kateetrid tuleks võimaluse korral eemaldada. Samuti on oluline keha pinna ja limaskestade täiendav taastusravi.
MRSA-nakkusega patsientidele antakse eraldamisruum ja erilist tähelepanu tuleb pöörata hügieenimeetmetele.
profülaktika
Et MRSA levik ei pääseks haiglates käest, viiakse patsientide läbivaatus enne vastuvõttu läbi. Siin registreeritakse küsimustiku abil mitmesugused MRSA-ga nakatumise riskifaktorid (nt vanus ja eelnev antibiootikumravi). Seejärel kontrollitakse riskipatsiente infektsiooni suhtes. Mõnes Euroopa riigis on haiglad hakanud isegi MRSA esinemise määramist kontrollima igal patsiendil, kellele nad lubavad.
Alates 2009. aastast on Saksamaal kohustuslik teatada MRSA tuvastamisest veres või tserebrospinaalvedelikus (vedelikus).