Impingment sündroom
Sünonüümid laiemas tähenduses
- subakroomne tihe sündroom
- Õla ahenemise sündroom
- Õla kitsaskoht
- Õla kitsaskoha sündroom
- Impingment sündroom
Sooline jaotus
Sooline jaotus impingement-sündroomi korral on naiste ja meeste vahel enam-vähem tasakaalus.
määratlus
Pöörleva manseti lihaste kõõluste ja õlavarreluu ja õla katuse vahelise bursa libiseva ruumi kitsendamine.
Löögisündroom on õlaliigese funktsionaalne kahjustus, mis võib tekkida kroonilise ülekoormuse tagajärjel, näiteks tennise- või golfimängijatel, ujujatel või viskajatel.
Sageli ei õnnestu aga tuvastada tegelikku põhjust, mis haiguse käivitab. Nendel juhtudel on konstruktsiooni olemuse tõttu õlakatuse all kitsendus.
sissejuhatus
Impingement-sündroomi nimetatakse õla kitsaskoha sündroomiks ja see on üks levinumaid õla ja õlaliigese haigusi. Eriti puudutab see inimesi, kes tegelevad spordiga või teevad töid, mis nõuavad õlaliigese liigutamist või liigutusi. Sõltuvalt põhjusest eristatakse esmast impingentsi sündroomi ja sekundaarset impingment sündroomi. Esmases vormis seisneb probleem kitsendatud ruumis õla katuse ja õlavarre pea vahel (subakroomne ruum). Võimalikud põhjused on õlaliigese kulumine (omartroos), põletik bursa piirkonnas ja / või õla stabiliseerivate lihasrühmade piirkonnas (rotaatori mansett), kaltsiumi ladestused kõõluste ja lihaste piirkonnas, väljaulatuvad luud (luu kannad) ja anatoomiliselt ebasoodsa kujuga õlakatus. Teisest vormi kasutatakse selgroo (eriti kaela ja rindkere piirkonnas) luude väärarengu, lihaste tasakaalustamatuse (lihaste tasakaalustamatuse) ja õla stabiilsuse probleemide korral spordivigastuste või õnnetuste tagajärjel. Lõppkokkuvõttes on nii pehmed kuded kui ka struktuurid (nt kõõlused või lihased) alaromaalses ruumis ahenenud, mis piirab oluliselt nende liikuvust. See põhjustab lõpuks valu ja olulisi piiranguid õla ja õlaliigese liikumisel.
Teid võivad huvitada ka: Lülisamba häired
Vanus
Tavaliselt esineb häire selle ümber 50-aastane peal.
Kohtumine õlaspetsialistiga

Ma annaksin teile hea meelega nõu!
Kes ma olen?
Minu nimi on Carmen Heinz. Olen ortopeedia ja traumakirurgia spetsialist Dr..
Õlaliiges on inimkeha üks keerulisemaid liigeseid.
Õla (pöörleva manseti, impingendussündroomi, lubjastunud õla (tendinosis calcarea, biitsepsi kõõlus jne)) ravi nõuab seetõttu palju kogemusi.
Ravin väga erinevaid õlahaigusi konservatiivsel viisil.
Mis tahes teraapia eesmärk on täielik taastumine ilma operatsioonita.
Milline teraapia pikaajaliselt parimaid tulemusi saavutab, saab kindlaks teha alles pärast kogu teabe uurimist (Uuring, röntgen, ultraheli, MRI jne.) hinnatakse.
Leiate mind siit:
- - teie ortopeediline kirurg
14
Otse online-kohtumiste korraldamise juurde
Kahjuks on praegu võimalik kohtumine kokku leppida vaid eraõiguslike tervisekindlustusandjate juures. Loodan teie mõistmisele!
Minu kohta leiate lisateavet Carmen Heinzilt.
sagedus
Eeldatakse, et u. 10% elanikkonnast kannatavad valuga seotud õlaliigese liikumispiirangute all.
põhjused
Lihtsustatud näidatakse a tekkimisel Impingment sündroom kolm komponenti. Need on:
- õlavarre pea
- õlakatus (moodustatud akromioonist ja ligamentum acromio-acromiale'ist)
- rotaatori mansett koos subakromaalse bursaga
Muutused ühes või mitme komponendi kombinatsioonis võivad olla impingment-sündroomi tekke võimalikud põhjused:
- Õlavarre tõstmise lihasrühmade ülekaal ja sellest tulenev õlavarre pea tõus
- Valesti paranenud luumurrud õlavarre peas
- Rotaatori manseti kõõluse paksenemine liigse koormamise ja / või treenimise tõttu
- Kroonilise põletiku tõttu kõõluse ja bursa mahu suurenemine
- Kaltsiumi ladestused kõõluses
- Akromiooni alumisel pinnal kondised väljaulatuvad osad
- Õlaliigese artroos (Vahelduvvoolu)
- Akromiooni ebasoodsad kujuvariandid, mis kalduvad normist kõrvale, näiteks allapoole suunatud otsaga
Kuigi Vigastused Esinedes noores eas peamiselt ägedate traumade ajal, on rotaatori manseti rebendid vanemates vanustes (üle 40 aasta) sageli kroonilised degeneratsioonid, st kõõluste kulumine. Kõige sagedamini mõjutatakse supraspinatuse kõõlust. Sageli mõjutab see inimesi, kes töötavad või tegutsevad palju kätega pea kohal. Sellest saab läbi sporditegevus (Võrkpall, käsipall, viskesport ja kulturism) või tööga seotud (Maalikunstnik, mehaanik).
Käe pea kohal hoidmine kitsendab subakroomilist ruumi. Läbi Kitseneb (Impingment) aja jooksul surutakse, ärritub ja hõõrutakse supraspinatuse lihase kõõlust, nii et halvimal juhul võib kõõlus rebeneda või osaliselt rebeneda. Kuid enne seda tavaliselt juhtub Põletikuline protsess kõõlus, mis sulgub Vedelikupeetus ja väikseimad lupjumised. Kui esineb supraspinatuse kõõluse rebend, on saadaval erinevad ravimeetodid.
Süsteemiga seotud tihedus õlapea ja õlakatuse vahel
Piirangutega seotud tihedusel õlapea ja õlakatuse vahel võib olla mitmeid põhjuseid. Lisaks primaarsele ja sekundaarsele osteoartriidile võib probleeme põhjustada ka anatoomiliselt halva kujuga õlakatus. Seejärel tuleb see operatsiooni abil ümber kujundada, nii et selle all olevad struktuurid ja pehmed koed saaksid uuesti häireteta liikuda.
Mõlemal juhul on subakroomne ruum kitsendatud, mis piirab kõõluste ja lihaste liikumist märkimisväärselt. Kaltsiumi ladestumine õla piirkonnas võib samuti põhjustada impingment-sündroomi. See nn kaltsifitseeritud õlg mõjutab peamiselt lihaste kõõluseid (enamasti supraspinatuse kõõlust). Katlakivi moodustumise põhjus pole veel täielikult välja selgitatud. Eeldatakse, et lihaseid stabiliseerivatel lihasrühmadel ja nende kõõlustel on ebapiisav verevool, mis on nt. võib vallandada õla kukkumisega. Kõõluste piirkonnas esinevad reaktiivsed kaltsiumiladestused, mis ärrituse püsimisel paksenevad ja muutuvad põletikuliseks (vt ka: tendiniit).
Loe teema kohta lähemalt: Abaluu põletik
Õlaliigese osteoartriit
Õlaliigese artroos (omartroos) võib olla impingement-sündroomi põhjus. Üldiselt on osteoartriit enamasti vanusega seotud liigesekõhre muutus, mis on põhjustatud kulumisest. Lisaks eristatakse primaarset osteoartriiti ja sekundaarset osteoartriiti. Esmases vormis on esiplaanil liigesekõhre vanusega seotud kulumine ja sekundaarses vormis põhjustavad õnnetused või mitmesugused haigused patoloogilisi muutusi õlas.
Mõlemal juhul väheneb õlaliigese piirkonnas kõhre paksus õlavarreluu pea ja õlaliigese (glenoidi) vahel, mis ahendab märkimisväärselt nendevahelist liigese ruumi. Kõhrumassi puudumise tõttu hõõruvad mõlemad luud üksteise vastu.
Tulemuseks on kasvav valu ja märkimisväärsed liikumispiirangud õlaliigese kõigis piirkondades, valu ilmneb algselt õlal liikudes või lamades. Haiguse progresseerumisel tekivad need ka puhkeseisundis. Halvimal juhul võib õlaliigese osteoartriit viia külmunud õla (“külmunud õla”) või liigese täieliku väljavahetamiseni.
Bursa ja kõõluse paksenemine
Bursa ja kõõluste paksenemine toimub põletikulistes protsessides või pideva ebaõige või liigse stressi korral. Bursae on vedelikuga täidetud struktuur, mis aitab vähendada hõõrdumist ja survet eriti mehaanilise koormusega kokkupuutuvates piirkondades. Puudumissündroomi tagajärjel tekitavad need suurenenud koguse vedelikku ja paisuvad, põhjustades selle piirkonna lihaste ja kõõluste kinnijäämist, mis põhjustab tugevat valu, õla ülekuumenemist ja piiratud liikuvust. Kõõluste paksenemine võib ilmneda lubjarikka õla, impingment-sündroomi või ka bursiidi tõttu. Suuruse suurenemise tõttu ei saa nad enam sujuvalt libiseda, mille tagajärjeks on valu ja halb liikuvus.
Vigastus õlale
Sportlikud vigastused või õnnetused õla piirkonnas võivad põhjustada impingment-sündroomi. Eriti dünaamilised spordialad nagu Käsipall või võrkpall, mis nõuab õlaliigese liigutamist, kujutavad endast suurt ohtu. Eriti tavalised on pisarad lihastes või kõõlustes, õla nihestus (õla nihestus) ja õlaliigese kukkumised. Sellised õnnetused nagu Jalgratta- või autoõnnetus võib põhjustada ka mitmesuguseid haigusi või luumurdusid, mis on seotud tugeva valu ja oluliste liikumispiirangutega õlas ja õlaliigeses.
Kestus
Varastamine on tavaliselt protsess aastate jooksul tekib. Kroonilise põletikulise protsessi tõttu moodustub üks aeglaselt, kuid püsivalt Kitseneb all Õla katus (Fornix humeri). Teatud hetkel muutub see kitsaskoht kannatanutele nii valusaks ja problemaatiliseks, et nad otsivad ravi. Kõrval Ravimid, füsioteraapia, Ultraheli, kuumust ja külma, elektroteraapiat ja muid lähenemisviise saab ravida konservatiivselt. Kuna põletiku väljapääsemiseks on vaja aega subakroomne Ruum on elimineeritud, seda saab kuni 3 kuud võtke, kuni sümptomid on täielikult vabanenud. Kuid see sõltub ka sellest, kui kaua põletik on olnud ja kui tõsine kahju on tekkinud. On täiesti võimalik, et pärast 3-4-kuulist konservatiivset ravi saate seda teha kirurgiline sekkumine tuleb läbi viia. Ideaalis kaovad sümptomid pärast 4-6-nädalast järelravi.
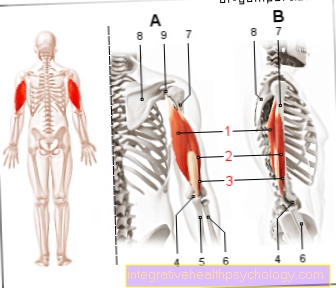
Joonis impingment sündroom
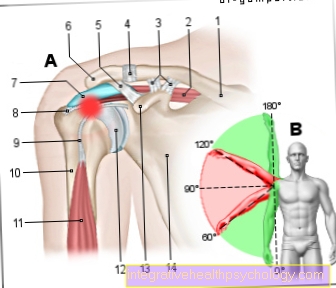
Impingment sündroom (õlg)
(Kõõluste kitsendamine, purustamine)
- Kaelarihm - Clavicle
- Ülemine luu lihas -
Supraspinatus lihas - Kääre nokaga rangluu ligament -
Korakoklavikulaarne side - Õla ja kaelarihm
juhtima -
Articulatio acromioclavicularis - Kääre nokaga õlarihm -
Coracoacromiale ligament - Õlanurk - Akromion
- Bursa -
Subakroomne bursa - Supraspinatus kõõlus
(Ülemine luu kõõlus) - Pika biitsepsi pea kõõlused
- Õlavarre telg - Corpus humeri
- Kahe peaga õlavarre lihas (biitseps),
pikk pea -
Biceps brachii lihas, caump longum - Humeruse pea -
Caput humeri - Kärn-nokk protsess -
Korakoidi protsess - Abaluu - Scapula
Kõigi Dr-Gumperti piltide ülevaate leiate aadressilt: meditsiinilised illustratsioonid
Impingentsi sündroomi sümptomid
Kui patsiendil on põhjendatud kahtlus impingment-sündroomi suhtes, kurdab ta tavaliselt haiguse varases staadiumis mõõdukat kuni tugevat õlavalu. Impingmenthaiguse varases staadiumis sõltub valu peaaegu eranditult liikumisest.
Selle võib tavaliselt käivitada niinimetatud valus võlv.
Loe lähemalt allpool olevast teemast: Õla kaelavalu - mida peaksite sellest teadma
Selle nähtuse, mida tuntakse ka kui "valuliku kaare" korral, ei ole algselt mingeid sümptomeid, kui käsivars on üles tõstetud 90-kraadise nurga all. See on tingitud asjaolust, et õlakatuses on tavaliselt endiselt piisavalt ruumi ja õlaliigese lihased ei ole piiratud.
Kui käsi tõstetakse umbes 60-kraadise nurga all, muutub õlapiirkonna ruum järjest kitsamaks ja algab valu. Kui käsi tõstetakse veelgi küljele ja ulatub üle 120 kraadi, suureneb õla piirkonnas taas ruumi ja valu väheneb uuesti.
Klassikaline vaheldus sümptomitevabastuse, valu ja uuendatud sümptomitevabaduse vahel, kui käsivarsi tükkhaaval üles tõstetakse, räägib juba väga tugevalt impingment-sündroomi esinemist, kuna ühelgi teisel ortopeedilisel haigusel pole nii iseloomulikku valuarengut
Kas see on a kaugelearenenud impingement sündroom, on õlapiirkonna ruum juba nii kitsas, et isegi väikseimad liigutused käe piirkonnas tekitavad ebamugavusi.
Eriti väljendunud impingment-sündroomid võib tekkida ka nn puhkevalu. Eriti tüüpiline on öine õlavalu, mis on sagedamini halvem kui päeva jooksul.
Kaugelearenenud impingatsioonisündroomide korral on ka öine valu, eriti kui patsient asub haige õlal. Sellisel juhul võib tugev valu ilmneda ka siis, kui käsivarsi ei liigutata.
Lisaks klassikalisele käsivarre tõstmisele, mis viib kirjeldatud vajumisnähtudeni, võib juhtuda ka, et a Käte pöörlemise valu vallandada. Pööre õlaliigeses tähendab a Väline pöörlemine peopesa või a Sisemine pöörlemine. Valu on täpsustatud kitsendatud õla piirkonnas, kuid see võib tõmmata ka õlavarreluu käe poole või üle õla pea poole. Lisaks valule saab piirata ka käe liikumist.
Näiteks tõsise impingentsi sündroomi korral on käe tõstmine ja väljapoole pööramine võimalik ainult piiratud ulatuses või seda ei saa enam üldse teha. Mõnel juhul ka tundlikud häired naha kohal õla piirkonnas kirjeldatud.
Impingement-sündroom koos bursiidiga
Põletikuline bursa aitab sageli kaasa ka õlas oleva impingentsi sündroomi väljakujunemisele. Siis räägitakse bursiitist. Bursae asuvad õla piirkonnas, pakkudes kõõlustele omamoodi liuglaagrit, nii et need ei hõõruks vastu luud ega põhjustaks kahjustusi. Bursa põletik subakromiaalsetes ruumides (Subakroomne bursiit) põhineb enamasti ülalnimetatud põhjustel supraspinatuse kõõluse degeneratiivsel kulumisel.
Loe selle teema kohta lähemalt: Õla bursiit
Bursa põletik viib selleni, et see ei täida enam oma tegelikku ülesannet (kaitseb kõõlust) ja muutub kleepuvaks. Supraspinatus kõõlust ei kaitse enam bursa, vaid see on ahenenud ja veelgi kahjustatud. Kui see põletik püsib, võib kõõluse kahjustus põhjustada rebenemist.
Selle protsessi keskpikas perspektiivis oleks nn külmunud õlg - õlg muutub põletikulise protsessi tõttu täiesti liikumatuks. Seda tuleb vältida. Kui käsivarsi liigutatakse ülespoole või kui ortopeediline kirurg testib impingentsi, on tüüpilised testid positiivsed, kuna supraspinatuse kõõluse põletik ja kinnijäämine on tekitanud sümptomaatilise ahenemise õla katuse all.
Terapeutiline lähenemisviis on siin põletikulise protsessi kõrvaldamine. Seda saab teha konservatiivselt, süstides steroide ja kasutades ibuprofeeni või voltareni. Lisaks on soovitatav õla täieliku liikuvuse taastamiseks järk-järgult suurendada füsioteraapiat. Kui ravi ebaõnnestub, on sobiv põletikulise bursa ja pehmete kudede kirurgiline eemaldamine. Vajadusel tuleb eemaldada ka supraspinatuse kõõluse osad, kuna need on kroonilise ärrituse ja põletiku tõttu nii kahjustatud, et pole enam piisavalt tugevad. Siis on näidustatud rekonstrueerimine või lihaste ülekandeoperatsioon.
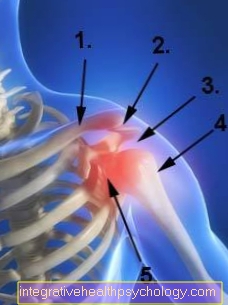
Joonis õlaliigend
- Kaelaluu / rangluu
- Õla katus (akromioon)
- Tühik õlavarre pea ja õla katuse vahel
- Õlavarreluu / (õlavarreluu)
- Õlaliiges (Articulatio glenohumerale
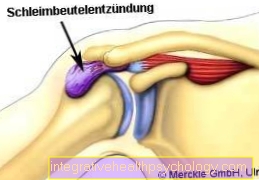
See haigus on nn supraspinatuse kõõluse kulumisega seotud (degeneratiivne) muutus. See muutus toimub tänu käe pöörlevate õlalihaste, mida nimetatakse rotaatori mansettiks, ja ülaosas paiknevate lihaste pingulikkusele. Bursa (= Subakroomne bursaValu ilmneb õlavarreluu pea ja pealael paikneva õlakatte (akromion ja akromio-clavicular ligament) vahel tekkivate verevalumite tagajärjel.
Õlavarreluu ja õlakatuse vaheline kaugus määratakse tavaliselt röntgenpildi või a abil Magnetresonantstomograafia.
Määramise kontekstis nimetatakse õlakõrgust akromio-hüumeraalseks kauguseks, mida nimetatakse õlavarreluu ja õlakatuse vahekauguseks, mis ideaaljuhul peaks olema suurem kui 10 mm. Seda 10 mm kaugust peetakse minimaalseks mõõtmeks, mis pigistab pehmeid kudesid vahepeal, st Rotatori mansett ja subakroomne bursa (Bursa õlakatus) peaks ära hoidma. Kui see vahemik on väiksem, suureneb impingment-sündroomi tekkimise tõenäosus.
Käe külgmine tõstmine (= Röövimine) teeb seda Rong Rotatori mansett eriti läbi Supraspinatus lihas. Selle liikumise käigus libiseb õlavarre pea õlakatuse alla, mille tulemuseks on nii rotaatori mansett kui ka Bursa (Bursa subacromialis) libiseb õla katuse all. Seda protsessi peetakse normaalseks füsioloogiliseks, nii et nendes nihketes on tavaliselt piisavalt ruumi. Kui aga erinevatel põhjustel pole piisavalt ruumi, toimub nn Impingment sündroom, subakroomne tihe sündroom peal. Probleemiks on siin see, et rotaatori manseti pidev hõõrumine õlakatusel on pikaajaline Rotatori manseti kahjustused võib esineda, mis lõppseisundis võib põhjustada ka sama täieliku pragunemise.
Sõltuvalt vaevuse põhjusest ja asukohast eristatakse õla piirkonnas erinevaid vorme, mis aga nõuavad õla anatoomia täpsemaid tundmist.
diagnoosimine
Patsiendid kannatavad tavaliselt liikumisest sõltumatu valu korral, mis - kui see on ka Bursa on põletik, võib ilmneda ka puhkehetkel ja öösel. Kui avaldate survet eesmisele liigesruumile suurema tuberosuse ja muude uurimispunktide piirkonnas, tekib nn survevalu. Käe tõstmine takistuse vastu on valulik ka siis, kui tõstetakse vahemikus 60 kuni 120 °. Seda nimetatakse niinimetatud "valulikuks kaareks" või "valusaks kaareks". On ka muid funktsioonide teste, mis on suunatud Rotatori mansett näputäis õlakatuse all.
Valu saab vähendada, süstides õla katuse alla lokaalanesteetikumi. Juhul, kui hoolimata valust või valu vähenemisest ei saa käsivarsi endiselt tõsta, peavad kahjustused olema selle piirkonnas Rotatori mansett tuleks kaaluda.
Haiguse täpse ulatuse hindamiseks saab seda kasutada Röntgenkontroll hinnata õlaliigese luude struktuuri. Õlakatuse kuju ja õlavarre pea asukoht või selle kaltsifikatsioon Rotatori mansetttuleb hinnata, mis näitavad kulumist erilisel viisil.
Võimalus on ka ultraheliuuring või magnetresonantstomograafia. Ultraheliuuringu abil on võimalik kindlaks teha rotaatori manseti seisukord ja rotaatori manseti suurus ilma kõrvaltoimeteta Bursa hindama.
Juurdlused
Füüsilise läbivaatuse ajal võib eksamineerija mõnikord põhjustada valu, vajutades eesmist liigese ruumi. Üritades käe vastu külge vastupanu vastu tõsta, ilmneb ka valusündmus. Kui kujutate ette õlavarre külgmise kõrguse (abduktsiooni) liikumisulatust poolringina, tuleb valu tavaliselt vahemikus 60-120°. See on koht, kus Supraspinatus kõõlus nimetatud kitsaskohas ja seda nähtust nimetatakse "valus vibu"(" Valulik kaar ").
Impingement-sündroomi diagnoosi kontrollimiseks on nn Lülituskatse läbi viia. Kohalikku anesteetikumi süstitakse allapoole õla taset. Kui pärast seda ei ole endiselt võimalik kätt tõsta, võib see viga saada Rotatori mansett olemas olema.
Instrumentaalse läbivaatusena kahtlustatava impingendussündroomi korral on Sonograafia, roentgen ja Magnetresonantstomograafia (Marne resonantstomograafia) konsulteeritud. Ultrahelis saab kõõlust otsida kaltsifikatsioonidest, mõõta bursa suurust ja hinnata rotaatori mansett. Röntgenograafia abil on võimalik uurida kondiste struktuuride asukohta ja konfiguratsiooni ning mõõta akromi ja humeraalse pea vahelist kaugust (akromio-hüumeraalne kaugus), mis on väiksem kui 10 mm räägib impingment-sündroomi olemasolust. Lisaks võib röntgenpildil näha kõõma lubjarikkaid alasid. Magnetresonantstomograafia annab teavet õlaliigese anatoomia ja patoloogiate kohta, eriti kui diagnoos on ebaselge.
Hawkinsi test
Nähtavustesti pärast Hawkins on ortopeediline test, mis võib osutada impingment-sündroomi ilmnemisele või ümberlükkamisele. Testi kasutatakse peamiselt siis, kui on olemas ortopeediliste haiguste kahtlus õlaliigeses või õlavarre piirkonnas.
Programmi rakendamine Hawkinsi test toimub siis, kui patsient seisab või istub eksamineerija ees, kui vastav käsi on keha kõrval lõdvestunud.
Eksamineerija haarab ühe käega Küünarnukk patsiendist teisega haarab ta sellest kinni randme patsiendi.
Esiteks on arm im Õlaliiges painutatud 90 kraadi, siis käsi küünarnuki liigeses. Seejärel hoiab patsient käsi otse tema ees.
Seejärel liigutab uurija patsiendi kätt üles-alla, nagu klaasipuhasti, ja viib passiivse pöörde õlaliigesesse 130-145 Kraad kõrval. See liigutuste kombinatsioon põhjustab õlaliigese piirkonnas järjest suuremat ahenemist. Kui seda liigest kitsendab impingment-sündroom, teatab patsient kaebustest.
Ennekõike jätab pendli liikumise lõpus näidatud valu Hawkins Test on positiivne ja viitab tugevalt impingment-sündroomile.
Hawkinsi test tähistab, kui ülalkirjeldatud liikumisjärjestused ei põhjusta liikumisvalu. Kukkumised Hawkinsi test negatiivne, impingment-sündroom on sama hea kui võimatu.
Harvadel juhtudel võib test olla negatiivne, vaatamata impingmentisündroomi olemasolule. Eelkõige jätavad kergemad ravikuurid või väga varased staadiumid Hawkinsi testi sageli negatiivseks, ehkki õlaliiges on patoloogiline kitsendus olnud.
Hawkinsi test on lisaks pilditestidele üks sarnastest Ultraheli või Röntgenuuring kõige olulisemate abinõude diagnoosimisel a Impingment sündroom.
Testi saab läbi viia kiiresti, see ei maksa midagi ja annab võrreldes koormustega kõrge diagnostilise astme. Kas patsientidel on anatoomiliselt suured ruumid Õlaliiges, võib Hawkinsi test olla negatiivne ka siis, kui treenimisel on viga.
Ja vastupidi, sel juhul näitab positiivne Hawkinsi märk juba kaugelearenenud impingendussündroomi.
Õlaliigese MRT
Võimalik, et saateks Kõõluste vigastused selle Roatori mansett või õla bursiidi ulatuse hindamiseks on eriti kasulikuks osutunud õlaliigese MRT.
Õla MRT ei ole siiski diagnostiline vahend, mida kasutatakse alati impingentsi varases staadiumis.
Selle teema kohta saate lisaks lugeda ka: Õlaliigese MRT-uuring
teraapia
in Impingmentravi - Esimene sündroom eristab konservatiivset ja mittekonservatiivset ravi.
Reeglina alustate konservatiivse raviga, mis koosneb peamiselt:
- ravi füüsiline vorm ja üks
- uimastiravi koosneb.
Ägeda ravi faasis peaks käsivart säästma ja pingutama nii vähe kui võimalik. Algselt tuleks vältida tugevaid tõstmis- ja kandeliigutusi ning alustada paralleelselt ülejäänud ravimiga järjepidevat füsioteraapiat. Selle eesmärk on spetsiaalselt treenida vähe kasutatud lihasrühmi õla piirkonnas, et õlaliigest võimalikult palju leevendada.
Koolitus õnnestub esialgu nn isomeetriline hooneharjutused. Selle all mõeldakse lihasharjutusi, mida tuleks teha staatiliselt võimalikult väikese raskusega ja ilma isekoormamata. Enamasti tehakse neid lihasharjutusi passiivselt. Edasisel kursusel saab lisada ka aktiivseid lihasharjutusi.
Meditsiiniline ravi on hõlmatud ka impingement-sündroomi konservatiivse raviga.
Eriti olulised on siin valuravi ja ravimite põletikuvastane toime. Sel põhjusel kasutatakse enamasti selle rühma ravimeid mittesteroidsed põletikuvastased ravimid (MSPVA-d) harjunud millega Ibuprofeen või Diklofenak loetakse.
Eesmärk on kasutada valu leevendavat toimet, et patsient pääseda valu põhjustatud pidevast leevendavast kehahoiast.
Ainult sel juhul saab a Impingment sündroom saab käivitada, vältida. Lisaks hõlmavad konservatiivsed lähenemisviisid jahutamist ja seega füüsilisi põletikuvastaseid meetmeid.
Võtke kasutusele konservatiivne teraapia Vaikimine parandusi pole, tuleb kaaluda, kas on mõtet seda mitte teha konservatiivne või töökorras Alustage ravi.
Harjutused kodu jaoks
Harjutuste eesmärk on: subakroomne Ruumi suurendamiseks. Selle jaoks on oluline Õla lihased et õlavarre pea alla treenida (kaudaalne) tõmmata. Lisaks lihased Rotatori mansett ja ka abaluu lihased on treenitud.
Harjutus keha suurendamiseks subakroomne Mõjutatud käsi on ruumi lamades selili tahapoole seistes (käsi on tuharate kohal) ja tõmmake see käsi teise käega ettevaatlikult tuharate suunas. Seda tõmmet hoitakse seejärel 20-30 sekundit.
Teine harjutus on see kaldus pushups. Kui küünarnukid on peaaegu sirutatud, lükkate end õla laiusega laua või kummuti servale. Sellest asendist alates on käed aeglaselt küünarnukites peaaegu 90 ° nurga all painutatud. Siis sirutatakse käed uuesti ettevaatlikult. Seda harjutust tehakse 2-3 komplekti 15-20 kordusega.
Teine harjutus on pagasiruumi sirgendamine. Istute painutatud (veidi küürus) asendis. Seejärel sirgendage, tõmmates abaluud taha ja tõstes pead nii, et vaatate otse ette. Te võtate peaaegu range sõjalise hoiaku. See on harjutus, mida saab teha ka püsti seistes ja mis on vahepeal kindlasti kasulik arvutiga töötades.
Veel kaks kodust harjutust nõuab ühte Araabia. Neid saate vähem kui 20 euro eest spordi- või ortopeedipoodides. Esimene harjutus treenib välist pöörlemist õlas. Käed asuvad vastu keha ja on küünarnuki suhtes 90 ° nurga all painutatud. Araabandit peetakse nüüd mõlema käega. Parim viis selleks on panna Theraband käe ümber nagu silmus. Üks küünarnukk püsib keha lähedal. Tõmmake teise käega aeglaselt ja ühtlaselt Theraband välja. On oluline, et ka küünarnukk püsiks lähedal ja liikumine oleks ainult õlavarre pöörlemine - peopesa pöörleb selja poole. See liikumine toimub kolmes umbes 20 kordusega komplektis. Ja seda iga käe jaoks.
Teine harjutus vajas ühte Araabia ja mingi kinnituskoht laes (nt stabiilne konks või rõngas). Theraband asetatakse selle fikseerimispunkti kohale nii, et teil on nüüd kaks võrdselt pikka osa. Te võtate selle oma kätte. Sa seisad sirge ja stabiilsena. Küünarnukid on painutatud 90 ° nurga all ja õlavarred painutatud umbes 20 ° ettepoole. Liigutage nüüd mõlemad õlad korraga ja ühtlaselt pikendusse. See liikumine viiakse läbi 3 ringis umbes 20 kordusega. Kõigi harjutuste puhul kehtib reegel, et need ei tohiks valu põhjustada. Kui valu või harjutuste ebakindlus on vajalik, tuleb pöörduda arsti poole.
Operatiivne teraapia
Kirurgilisi ravimeetodeid saab läbi viia avatud õlaliigesega või artroskoopia abil minimaalselt invasiivseid.
Teises kirurgilises protseduuris viiakse kaamera läbi väikese sisselõike õlaliigesesse. See kaamera pakub liigeste sisemusest tõelisi pilte ja näitab tegelikke anatoomilisi tingimusi.
Avatud ravi korral pole see vajalik, kuna kirurg saab ise liigese sisse vaadata. Kirurgilise teraapia eesmärk on ühelt poolt põletikulise koe eemaldamine liigese ruumist ja ka häirivad, kondised väljaulatuvad osad liigese ruumist.
Kui rongi arve aitab kaasa õlaliigese kitsenemisele, on see sälguga nii avatud operatsiooni ajal kui ka minimaalselt invasiivse artroskoopilise operatsiooni ajal, nii et see ei lähe enam lähedalasuvate lihaste teele.
Eelkõige vanematel patsientidel on impingment-sündroom anatoomilise kitsenemise tagajärjel ainult sekundaarne. Enamikul juhtudest on süüdi ka õlaliigese artriitiline muutus.
Sel põhjusel, niipea kui õlaliiges on näha tõsist osteoartriiti, üritatakse eemaldada kaelaluu osad.
Sellega tahaks saavutada kaks erinevat efekti. Ühelt poolt tuleks luua ruumi juba niigi väga kitsasse liigesruumi, teisalt tuleks vältida seda, et õlaliikumises osalevad lihased hõõruvad üha enam luude vastu ja põhjustavad seega valu.
Kui rangluu osad eemaldatakse, on rangluu piirkonnas paratamatult vaba ruum ja ebastabiilsus.
Reeglina ei ole see pikaajaline, kuna armistunud kude võtab peagi kaelarihma ja õlaliigese vahelise ruumi. Füsioterapeutiliste meetmete abil järjepidev järelravi on hädavajalik, eriti pärast kirurgilisi, mittekonservatiivseid terapeutilisi lähenemisviise.
Ebaregulaarselt tehtud harjutused võivad põhjustada prognoosi ulatuslikku halvenemist ja kroonilise impingendussündroomi.
Kirurgiliste sekkumiste puhul ei saa aga umbes kolmandikul haigestunutest olulist paranemist saavutada. Enamikul patsientidest, kellel pole suurt kahjustust subakroomne Seal on ruumi, kuid konservatiivne teraapia toimib esimestel kuudel. Seetõttu tasub enamikul juhtudest kõigepealt konservatiivselt ravida. Ligikaudu 80% -l kõigist patsientidest saab valu ja sümptomite olulist vähenemist saavutada ainult konservatiivse ravi abil. On oluline, et patsient tõesti teeks koostööd, säästaks ennast ja hoiduks raskest tööst ja liigutustest, mis veelgi soodustavad vaevlemist. Kui esimesel esitlusel võib röntgenpildil näha supraspinatuse lihase kõõluste äärmuslikke defekte või luude selget kasvu, võib see olla põhjus otse operatiivmeetme kasutuselevõtmiseks.
Loe selle kohta lähemalt: Impingement-sündroomi operatsioon
Kui need meetmed ei ole enam tõhusad, on järgmine samm hakata kasutama ravimeid. Siin saate Valuvaigisti mittesteroidsete põletikuvastaste ravimite (MSPVA-d) saab kasutada, näiteks Ibuprofeenmis neutraliseerivad nii valu kui ka põletikku. Efektiivsemad on ravimid, mida saab süstida otse kahjustatud liigesesse. Seda tehakse sageli kortisoon kasutatud. Kortisoon on väga tõhus põletikuvastane ravim, kuid see on üsna tugev ja sellel on palju kõrvaltoimeid, mistõttu ei tohiks seda kasutada kergekäeliselt ja võimaluse korral ainult ajutiselt.
Neil on ka impingment-sündroom füsioteraapia ja füsioteraapia väga abivalmis. Kuid seda tuleks alati teha arsti või koolitatud füsioterapeudi juhendamisel, et mitte põhjustada liigesele veelgi suuremat kahju. Siin abiks on peamiselt spetsiaalsed venitusharjutused ja Lihaste ehitamine. Õla tugevus tuleks taastada ja liikumispiirangud tuleks ideaaljuhul minimeerida.Lisaks võivad teatud liigese mobilisatsioonid omada ka otsest põletikuvastast toimet, kuna need stimuleerivad vereringet kahjustatud koes ja seega ka regeneratsiooniprotsesse. Siiski tuleb märkida, et neil harjutustel võib olla positiivne mõju ainult siis, kui neid tehakse järjepidevalt, korrektselt ja ennekõike regulaarselt pikema aja jooksul.
Kui konservatiivne ravi ei põhjusta valu leevendamist, võib kaaluda kirurgilist ravi. Valida on mitmesuguste võimaluste vahel.
Operatsioon impingement-sündroomi korral

Alguses proovite alati saada impingment-sündroomi konservatiivne, st ravida ilma operatsioonita. Kui selle ravivormi kõik olemasolevad võimalused ei näita valust vabanemise soovitud efekti või vähemalt märkimisväärset leevendust, tuleb lõpuks siiski kirurgia saab kasutada. Sõltuvalt haiguse tõsidusest ja patsiendi individuaalsest seisundist tuleb kaaluda mitmeid alternatiive.
See on kõige vähem invasiivne ja kulukas artroskoopiline sekkumine. Vaja on ainult väga väikeseid sisselõikeid, mille kaudu kirurg sisestab kaamera liigesesse, mille abil ta tunneb otseselt ahenemisi põhjustavaid kondilisi struktuure ja vajadusel eemaldab need väikese seadmega. Selles variandis saab sekkumine tavaliselt toimuda ambulatoorne toimub, s.t patsient saab operatsioonipäeval haiglast lahkuda.
Selgemate kliiniliste piltide korral on tavaliselt eelistatav avatud teraapia. Siin saab eemaldada suuremad luu kannused ja võimalikud adhesioonid. Vajadusel saab kirurg eemaldada ka liigese osad ja / või siledad liigesepinnad. Selle meetodi puhul lõigatakse aga suurem umbes Pikkus 4 cm toimuma, mis on seotud pikema haiglas viibimisega.
Kõige drastilisem variant on nn subakroomne dekompressioon. Selle operatsiooni eesmärk on laiendada liigese ruumi, et ravida olemasolevat impingment-sündroomi ja vältida retsidiivi. Sõltuvalt sellest, millised liigese struktuurid olid sümptomite eest vastutavad, võib selle protseduuri käigus eemaldada luude, kõõluste või bursa osad.
Pärast igat tüüpi operatsiooni on üksikasjalik füsioteraapia on oluline leida hea tasakaal liigese liiga varase koormamise ja liiga pikaks ajaks immobiliseerimise vahel, mis mõlemad võivad pikaajaliselt kahjustada paranemisprotsessi. Mida suurem on operatsioon, seda aeglasemalt tuleks liigese mobiliseerimist alustada ja seda kauem see tavaliselt võtab, kuni kahjustatud õlg saavutab täiesti normaalse liikuvuse ja valuvabaduse.
Harjutused pärast operatsiooni
Pärast operatsiooni ei tohiks kõiki liigutusi teha kohe täie jõuga. Alates subakroomne Dekompressioon ei eemalda mitte ainult luud ja bursat, vaid sageli on lubatud ka supraspinatuse kõõluse õmblused või rekonstrueerimine pole täielikult laaditud saada.
in esimesed 2 päeva Pärast operatsiooni peab käsivars olema nn Gill Christ'i ühing kandma. Esimesel nädalal pärast operatsiooni ei tohiks käsi aktiivselt liikuda. See tähendab, et käsi saab liigutada ainult füsioterapeut. Lisaks tuleks treenida ümbritsevaid lihaseid (kael, selg, abaluu), kuna neid on nüüd üha enam vaja, et õlavarreluu ideaalses asendis püsiks.
Järgmise paari nädala jooksul töötatakse koos füsioterapeudiga välja plaan, kuni patsient saab umbes 4-5 nädala pärast uuesti peaaegu täisraskuse oma õlale panna. Kuid see kehtib ka siin, et tuleks vältida spordialasid, mis võimaldavad vägivaldsetel löökidel või tugevatel jõududel õlal tegutseda.
Pärast operatsiooni koos füsioterapeudiga tehtavad harjutused vastavad põhimõtteliselt harjutustele, mis on loetletud jaotises Kodused harjutused. Tuleb märkida, et mõnda liigutust ja harjutust ei pruugi iga patsiendi jaoks eraldi teha. See on kirurgi lisatud järelravi kavasse ja see sõltub operatsiooni käigust ning sellest, kas mõjutati teisi lihaseid või kõõluseid.
Koputage õlale
Teipimine õlg impingement-sündroomi korral on üks sageli harjutatav tehnika. Eesmärk on lihaseid leevendada ja õlavarre pea positsiooni parandada. Kasutada võib erinevaid meetodeid. Sõltuvalt kasutatavast meetodist on teipimiseks vaja mitu erineva pikkusega lindiriba.
in esimene võimalus umbes 20 cm pikkune teip (sõltub tugevalt patsiendi suurusest ja lihaste suurusest) on akromioonist (õlakõrgusest) diagonaalselt üle abaluu lülisamba külge kinni. See juhtub pinge all. Seejärel kinnitatakse deltalihasele mööda abaluu teine lint.
A teine võimalus seisneb selles, et lint kinnitatakse horisontaalselt õlavarre pea alla rinnaku lihase kinnitusest rinnaku külge külgneva õlavarre kohal abaluu külge. Teine lint kleebitakse rinnast diagonaalselt üle õla abaluu küljele. Lindid on paigutatud nii, et nende vahel on ala, kus asub õlavarre pea.
A kolmas variant kasutab poolitatud linti. See liimitakse deltalihase alusele (külgmine õlavarreluu) õlavarrega tasaselt. Seejärel kleepige üks lindi osa deltalihase esiosa ümber ja teine osa selja ümber nii, et õlavarre pea paikneks vahel. Seejärel pannakse mõlemad osad kokku õlakatuse taga asuvasse kleepuvasse kohta (akromioon). Seejärel kleebitakse rindkere ülemisest küljest veel üks teip selle kleepumispunkti kohale abaluu külge. Ja siis kleebitakse kolmas lint pikisuunas üle detoidi õlavarreluu kaela küljele.
Nende meetodite täpset rakendamist peaks tegema kogenud inimene. Vale kasutamine ei anna soovitud efekti ja halvimal juhul võib see probleemi veelgi süvendada.
prognoos
Üldiselt on üks Impingment sündroom hea prognoos võrreldes teiste ortopeediliste diagnoosidega.
Kuid see ei sõltu ainult patsiendi vanusest, vaid ka vanusest Raskusaste impingment ja anatoomilised tingimused.
Samuti on määrav see, mil määral patsient järgib rehabilitatsioonimeetmeid.
Kui ta ei vii vajalikke füsioterapeutilisi abinõusid hoolikalt läbi, halvendab see tema prognoosi tohutult. Reeglina võib öelda, et konservatiivse ravi lähenemisviisil on parem prognoos kui kirurgilisel lähenemisel.
Kuid see on osaliselt tingitud ka seetõttu, et operatiivmeetmeid võetakse ainult siis, kui impineerimise käik on raske, seega on prognoos niikuinii juba pisut halvem.
Ligikaudu 80% -l patsientidest, kellel on konservatiivne terapeutiline lähenemisviis, leevendatakse sümptomeid, isegi kui need pole täielikult sümptomiteta. Vahel 60 ja 75% patsientidest, kes peavad taluma kirurgilist terapeutilist lähenemist, on kursuse ajal ka sümptomitevaba.
See eeldab siiski, et järgitakse sobivaid järelravi ja et see on piisav Valuravi kasutatakse.