Oftalmoskoopia - oftalmoskoop
sissejuhatus

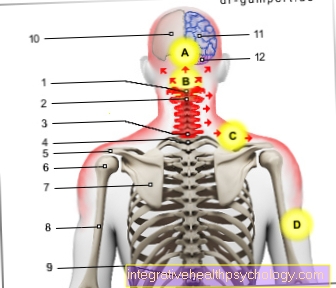
Silmapõhja uuring, sealhulgas oftalmoskoop, Oftalmoskoopia või Fundoskoopia nn, on silma spetsiaalne läbivaatus, mis võimaldab uurival arstil pilgu heita silma, et oleks võimalik seda meditsiiniliselt hinnata. Põhjus viitab nii võrkkestale ( võrkkest), koroidi, nägemisnärvi ja kõigi silma taga asuvate veresoonte väljumiskohta. Kõik need silmaosad pole teisele inimesele tavaliselt väljastpoolt nähtavad. Põhimõtteliselt võiks öelda, et aluspõhi tehakse spetsiaalsete peeglite ja valgustusvõtete abil nähtavaks.
Te ei pea tingimata midagi silma peal muutma. Seejärel valgustatakse silmapõhja nii, et silmaarst saaks hinnata erinevaid struktuure, nagu võrkkest, koroid, selle väljumisel paiknev nervus oprticus, kollane täpp ja ümbritsevad veresooned ning ära tunda kõik patoloogilised muutused ja protsessid. Et silma oleks võimalik vaadata läbi kogu silmapõhja, on loomulikult vajalik, et silm, sealhulgas selle klaaskehatuum, sarvkest ja lääts, poleks hägust, sadestusi ega muid materjale, mis võiksid vaatepilti takistada.
Kui silmaarst soovib silmaümbrust uurida, on põhimõtteliselt olemas kaks erinevat uurimistehnikat. "Kaudne oftalmoskoopia" ja "Otsene oftalmoskoopia".
Kaudne oftalmoskoopia
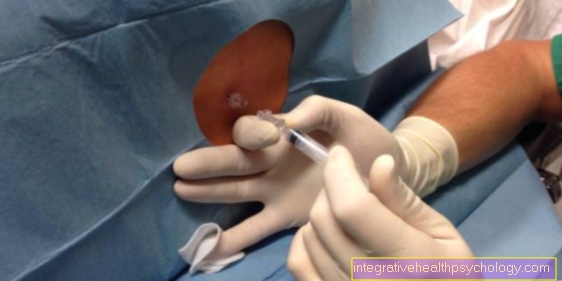
in Kaudne oftalmoskoopia silmaarst kiiritab patsiendi a väikesed tuled umbes 60 sentimeetri kauguselt uuritavasse silma. Arst kasutab tavaliselt nn pea oftalmoskoopi. See on integreeritud lambiga seade, mille arst saab pea külge kinnitada, nii et tal on uurimiseks mõlemad käed vabad ja samal ajal saab valgusallika asukohta muuta. Vundamendi suurendamiseks hoiab arst ühte kätt ühega Lähenev lääts patsiendi silma ees, sellest umbes 5 sentimeetri kaugusel. Valguskiir väljub nüüd esilaternast ja langeb läbi koonduva läätse patsiendi silma ja silma taha. Samal ajal suurendab koonduv lääts silmaarsti jaoks silmapõhja vaadet 4,5-kordne suurendus.
Kui patsiendil on vaja saada väga hea ülevaade silmapõhjusest ja vaadata ka detaile, saab hõlpsalt kasutada mõlemat uuringutehnikat omavahel kombineerida et patsiendil oleks parimat võimalikku uurimist.
Otsene oftalmoskoopia
in Otsene oftalmoskoopia põhimõte on põhimõtteliselt sama mis kaudse funduse puhul, ainult selle erinevusega, et silmaarst teeb ühe elektriline oftalmoskoop kasutatakse pea oftalmoskoobi asemel. Elektriline oftalmoskoop on oftalmoloogiline instrument, mis näeb välja nagu lühike varras ja mille ühes otsas on kinnitatud sisseehitatud suurendusklaasiga peegel. Silmaarst istub nüüd patsiendi ees uuringuks ja hoiab uuritava patsiendi silma ja tema enda vahel elektrilist oftalmoskoopi. Nagu võtmeauk arst saab nüüd õpilase kaudu patsiendi silma vaadata ning seeläbi silmapõhja jälgida ja hinnata. See on võimalik, kuna valgus, mis tuleb elektrilisse oftalmoskoobi väikesest integreeritud lambist paralleelselt arsti vaateväljaga paistab patsiendi silma ja valgustab seda nii eredalt. Oftalmoskoobi enda kaudu on silma võrkkesta ja muude struktuuride kujutis Suurendatud 16 korda ja arst suudab märgata ja diagnoosida ka kõige väiksemaid, võimalik, et patoloogilisi muutusi.
Otsese oftalmoskoopia puuduseks on silmapõhja valgustatud ala väiksus, mida suurendatakse siiski palju rohkem kui kaudse oftalmoskoopia korral. Teine erinevus, millel ei ole juurdluse tulemuse jaoks tegelikult mingit tähendust, on asjaolu, et Pilt alusestmida arst näeb otseses oftalmoskoobis, seisab püsti (See tähendab, et see, mis asub patsiendi silma all, on arsti jaoks näha ka allpool ja see, mis asub ülalpool, võib arst tajuda ka ülalpool). Kaudse oftalmoskoopia korral on see aga nii pilt oftalmoloogi jaoks pea alaspidi (Nii et see, mis on allpool, on arsti jaoks näidatud ülalpool ja vastupidi).
Kui patsiendil on vaja saada väga hea ülevaade silma rinnast, aga ka üksikasju, mõlemad eksamitehnikad on hõlpsasti kättesaadavad omavahel kombineerida et patsiendil oleks parimat võimalikku uurimist.
Sõida
Oftalmoskoopia ise on äärmus madal risk ja patsiendi jaoks hõlpsasti teostatav uuringutüüp täiesti valutu. Oluline on siiski mainida, et patsiente julgustatakse sõitma uuringupaika kas sugulase või tuttava juurest sõitke ja laske see uuesti kättevõi koos ühistransport saabuma. Sest selleks, et saada silma peal võimalikult hea ülevaade, on Õpilane laienes ravimitele (näiteks kui olete pimedas ja õpilased saavad väga suureks, et jäädvustada võimalikult palju valgust). silmatilkmille abil on võimalik silma iseenesest üsna loomulik liikumine tekkida paar tundi isegi pärast silmaümbruse uurimist, tavaliselt umbes viis kuni kuus tundi pärast silmatilka. Selle aja jooksul ei ole absoluutselt täpne ja täpne nägemine tagatud, nagu ka patsient ei tohi aktiivselt maanteeliikluses osaleda!
Kuid see ei põhjusta häiret: patsiendid ise ei märka tavaliselt vähest hägustumist eriti palju. Ainult ajalehe lugemine ja kaugete objektide äratundmine ei tööta enam sajaprotsendiliselt ja nii, et midagi ei saaks juhtuda, on kohustuslik oodata, kuni silmi laiendavate tilkade mõju on kulunud. Need tilgad antakse patsiendile silma, et neid uurida vahetult enne oftalmoskoopiat.
Kui tihti?
Kuna oftalmoskoopia kiire ja lihtne rakendamine see on osa iga patsiendi rutiinsest oftalmoloogilisest uuringust. Mitte ainult haigused, mis mõjutavad otseselt silma ennast, näiteks üks Võrkkesta irdumine (tehnilises keeles ka ablatio võrkkest või amotio võrkkest) ja laialt levinud kollatähni degeneratsioon vanematel patsientidel on põhjuseks, miks uurida tuleb silma.
Arvukad muud haigused mõjutavad ka silmaümbrust ja võivad põhjustada patoloogiliselt muutunud protsesse seal. Siin on muu hulgas suhkurtõbi, mis hüpertensioon (Kõrge vererõhk) ja arterioskleroos (arterite kõvenemine) kui kõige tavalisemad esindajad. Inimesed, kes põevad mõnda neist haigustest või muudest silma mõjutavatest haigustest, peaksid regulaarselt oma silmaarsti külastama ja laskma silma uurida. Kui sageli peaks patsient kontrollima minema, sõltub täielikult näidustusest. Kui silm on tervislik ja muid kaebusi pole, piisab, kui kord aastas silma rinnaosa hinnatakse ka rutiinse oftalmoloogilise kontrolli käigus. Kui aga silm või mõlemad silmad on haiged või kui on haigus, mis mõjutab patsiendi silmi ja võib põhjustada ka lühiajalist või pikaajalist kahjustust, julgustatakse patsienti sagedamini silmaarsti külastama, mõnel erijuhul Mõnel juhul võib isegi osutuda vajalikuks kontrollida iga päev uusi tüsistusi või muutusi.
diabeet
Diabeetikud on eriti vastuvõtlikud riskirühmad teatud haigusele või sellest tulenevatele silmakahjustustele. Siinset haigust nimetatakse "Diabeetiline retinopaatia". Kuna suhkruhaigus ei ole äge haigus, vaid pigem aeglane, hiiliv protsess, mis mõjutab lõpuks peaaegu kõiki meie keha piirkondi. Muidugi mõjutab see ka silmi.
Diabeetikute tõeline probleem on püsivalt kõrge veresuhkru tase, mis aastate jooksul põhjustab kogu kehas veresoonte kahjustusi ja patoloogilisi muutusi. Silma all tähendab see, et võrkkesta väikesed veresooned (võrkkest) aja jooksul suletakse võrkkest ei saa enam piisavalt verd ega toitaineid ning eriti tundlikke Visuaalsed retseptorid surevad välja. Lisaks Veresoonte seinad ise on poorsed ja lekkivad, need lekivad ja nendest kohtadest võib veri lekkida klaaskehasse, mis põhjustab tundlikule silmale täiendavat kahju. Diabeetilise retinopaatia ohtlik asi on see, et haiged kipuvad kannatama hiilimisprotsessid Tavaliselt jäävad nad varjatuks ja isegi kui kogu vaatevälja terved osad peaksid ebaõnnestuma, suudavad inimaju ikkagi need pimedad kohad katta ja neid teisest silmast pärit teabega täita.
Diabeetilise retinopaatia varases staadiumis saate Nägemise ja nägemise kõikumised anda esialgne ülevaade patoloogilistest protsessidest. Kui haigus on kaugelearenenud ja fotoretseptori rakkudele tekitatud kahju on suurem, halveneb nägemine ning pilt muutub häguseks ja moonutatud (seda nimetatakse Metamorphopsia). Kui veritsus võrkkestas on väga raske, võib nägemine mõnikord täielikult kaduda. Seetõttu on diabeetikute jaoks äärmiselt oluline olla regulaarselt, st vähemalt kord aastas külastada silmaarsti silmaarsti saamiseks. Kui diabeetilise retinopaatia ilmnemine on juba tuvastatud, seotakse kontrollid tihedamalt, tavaliselt iga kuue kuu tagant või isegi kord kvartalis. Isegi kui patsient pole mingeid sümptomeid veel märganud, tuleks nendel kontrollidel kindlasti osaleda.
Beebi / lastega
Veel üks võrkkesta veresoonte patoloogiliste muutuste kõrge riskirühm on Enneaegsed lapsederiti kui neid pärast sündi tuulutati hapnikuga. Kuna beebi võrkkest ja selle veresooned ei arene täielikult välja enne raseduse viimast kolmandikku, võib enneaegsetel imikutel kergesti juhtuda, et see areng polnud sündimise ajal veel täielikult lõpule jõudnud. Muidugi ei tähenda see tingimata seda, et lapsel on silma ja võrkkesta kahjustus. Kuid juhtub nii võrkkesta anumate moodustumise kerge arenguhäire toimub. Siis võib veresoonte kasv ja uus moodustumine reageerida varajasele sündimisele ja sellega seotud kokkupuutele hapniku ja liiga paljude vormidega, nii öelda, Veenid sisse Fundus. Tõsistel ja ravimata juhtudel võib see põhjustada lapse võrkkesta koorumist ja nägemise kiiret halvenemist (liiga traagiline, kuna probleem mõjutab tavaliselt lapse mõlemat silma). Kas Kuid silmapõhja hinnatakse oftalmoskoopia abil hästi ja regulaarselt, võib näha veresoonte kasvu hinnata ja kontrollida hästi ning sekkuda terapeutiliseltprobleemide ilmnemisel.